Уникальная авторская 100% БЕЗБОЛЕЗНЕННАЯ методика забора мазков у мужчин
300 метров от метро Арбатская
БЕЗ ВЫХОДНЫХ с 09:00 до 21:00
Результаты анализов за 20 минут (мазок и кровь на ЗППП) стоимость 500 рублей
Врачи высшей категории, кмн с опытом работы от 15 лет - консультация 900 рублей
Анонимность анализов и лечения

Почему капает с полового члена
В просторечье при появлении выделений из уретры (мочеиспускательный канал) говорят – половой член капает .
Данное явление относится к симптомам некоторых заболеваний.
Они имеют инфекционное происхождение и преимущественно половой путь передачи возбудителя.
На основании других признаков заболевания, характера и объема выделений, можно предположить природу патологического процесса.
Достоверный диагноз возможен только после проведения дополнительного лабораторного исследования.

Которое позволяет выявить и идентифицировать патогенные (болезнетворные) микроорганизмы.
Почему капает с члена ?
Выделяют несколько самых распространенных причин появления различных выделений из полового члена у мужчины, к ним относятся:
- I. Гонорея – инфекционная патология с половым путем передачи. Возбудителем которой является . Развитие инфекционного процесса сопровождается появлением значительного количества гнойных выделений из уретры.
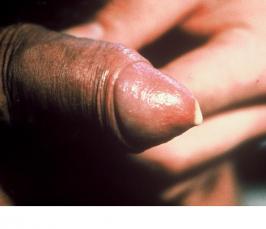
- II. Микоплазмоз, уреаплазмоз, хламидиоз – данные бактериальные венерологические заболевания имеют сходную клиническую симптоматику. Она характеризуется появлением необъемных слизистых выделений.
- III. , которая вызывается дрожжеподобными грибками рода Кандида. Они являются представителями условно-патогенной микрофлоры кожи и слизистых оболочек. Поэтому активизация инфекционного процесса и заболевание имеет место при снижении иммунитета, нарушениях обмена веществ, длительной антибиотикотерапии. А так же при поступлении значительного количества грибковых клеток извне при занятии незащищенным сексом (при условии наличия молочницы у полового партнера).


Наши цены на услуги
| Наименование | Срок | Цена |
|---|---|---|
| ДНК Chlamydia trachomatis | 1 д. | 300.00 руб. |
| ДНК Mycoplasma hominis | 1 д. | 300.00 руб. |
| ДНК Ureaplasma urealyticum | 1 д. | 300.00 руб. |
| ДНК Neisseria gonorrhoeae | 1 д. | 300.00 руб. |
| ДНК Candida albicans | 1 д. | 300.00 руб. |
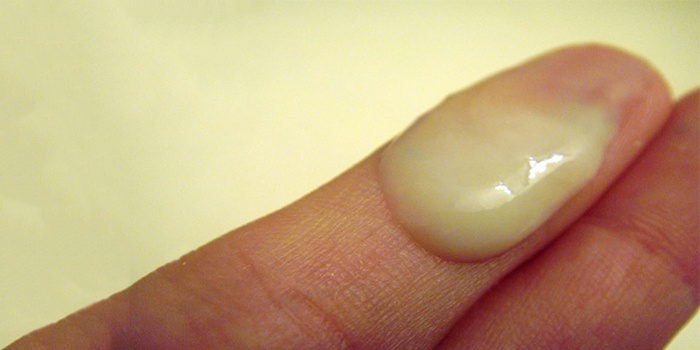
- Выделения имеют небольшой объем, неприятный запах, слизистый характер и сопровождаются невыраженным жжением. Данный симптом указывает на вероятное развитие хламидиоза, уреаплазмоза или микоплазмоза.
- Если капает из члена белая, густая, творожистая жидкость. А на слизистой оболочке головки появились такие же налеты, образование которых сопровождается покраснением и зудом, это является свидетельством молочницы.
Лабораторное подтверждение проводится при помощи нескольких методик дополнительного исследования.
Они включают микроскопию, ИФА, ПЦР, бактериологическое исследование.
Что делать, если капает с члена?
Выделения из полового члена всегда являются признаком патологического процесса.
Поэтому, для эффективного лечения важно пройти обследование у специалиста (врач венеролог).
Гонорея - инфекционное заболевание, вызванное гонококком. Заражение гонореей у мужчин в подавляющем большинстве случаев происходит половым путем.
Гонококки относятся к группе диплококков, они размножаются путем повторного деления. Гонококки располагаются преимущественно в протоплазме лейкоцитов - полинуклеаров, но иногда их можно наблюдать, и вне клеток. Они не проникают в эпителиальные клетки, а находятся обычно, на поверхности их или в межклеточных пространствах.
Гонококки окрашиваются метиленовой синью и по Граму. Окраска по Граму является обязательной. При этой окраске гонококки окрашиваются в розовый цвет.
Под влиянием лечения гокококки могут утрачивать типичные морфологические и тинкториальные свойства. Из грамотрицательных они могут стать грамположительными; они могут увеличиваться или уменьшаться в размерах, приобретать форму парных или одиночных крупных шаров и т. д. Однако при попадании их на новую почву (при передаче другому лицу) они снова приобретают типичные морфологические и тинкториальные свойства. При тщательном лабораторном исследовании среди гонококков, утративших свои типичные черты, можно обнаружить отдельные типичные клетки, что позволяет правильно установить диагноз.
Гонококки лучше всего размножаются на асцит-агаре, кровяном агаре, при температуре 36-37°, они лучше растут в аэробных условиях.
Вне организма гонококки нестойки, они очень чувствительны к высыханию. Во влажной среде (губки, полотенца) гонококки сохраняются более продолжительное время (до 24 часов) и могут служить источником инфекции.
Гонококки чувствительны к температурным условиям: при 41-50° они погибают через 5-6 часов, при 39 -через 12 часов. Однако в организме человека гонококки при острых лихорадочных заболеваниях, например при сыпном тифе, пневмонии с температурой 40,5-41°, не гибнут, а только временно ослабляется их жизнеспособность, что сопровождается прекращением гнойного выделения.
При распаде гонококков освобождается эндотоксин - сильнодействующий яд, влияющий преимущественно на нервную систему.
Гонококки поражают преимущественно мочеполовой тракт с придаточными органами. Распространение гонорейной инфекции происходит по протяжению или лимфогенным путем, значительно реже гематогенным. В крови гонококки очень быстро погибают. Лишь в редких случаях, распространяясь через кровь, они могут вызвать отдаленные метастазы и явления общей инфекции организма.
Кроме мочеиспускательного канала, гонококки могут поражать также слизистые оболочки глаз, полости рта, прямой кишки.
Острый уретрит при гонорее . Инкубационный период при остром гонорейном уретрите равен в среднем 3-5 дням с возможным иногда укорочением или, наоборот, удлинением до 2-3 недель.
Клиника . Самые ранние проявления болезни выражаются в своеобразных ощущениях жара, зуда и щекотания головки полового члена и передней уретры, особенно при мочеиспускании. Вскоре появляется незначительная припухлость, покраснение и слипание губок наружного отверстия уретры. Выделения из канала вначале скудные, серозно-гнойные; при дальнейшем развитии болезни все симптомы быстро нарастают. Через 1-2 дня губки наружного отверстия мочеиспускательного канала становятся резко гиперемированными, отечными, выделения становятся обильными, гнойными, желтовато-зеленоватого цвета. Появляется режущая боль при мочеиспускании, иногда мучительные эрекции в ночное время. В отделяемом обнаруживают гонококки и значительное количество лейкоцитов.
Нередко наблюдаются отклонения от описанной клинической картины как в сторону усиления воспалительных. явлений (urethritis gonorrhoica peracuta), так и ослабления (urethritis gonorrhoica subacuta). В последнем случае субъективные ощущения слабо выражены, выделения из уретры скудные, слизистые или слизисто-гнойные, болевые ощущения при мочеиспускании слабо выражены и даже могут отсутствовать. Такое течение гонореи менее благоприятно, может давать осложнения и принимает нередко вялое, затяжное течение.
Задний уретрит . При современной ранней терапии антибиотиками заболевание ограничивается лишь воспалением слизистой оболочки передней части мочеиспускательного канала. Однако в части случаев под влиянием различных причин процесс может распространяться и на заднюю часть уретры. Этому могут способствовать: нерациональная терапия переднего уретрита самим больным, езда на велосипеде, усиленная ходьба, употребление спиртных напитков, половое возбуждение. По-видимому, немаловажную роль при этом играет общее ослабление организма и вирулентность гонококков. Нередко поражение задней уретры развивается исподволь, незаметно для больного и распознается лишь лечащим врачом при осмотре мочи (мутная моча в двух порциях). При переходе воспалительного процесса на заднюю уретру нередко появляются частые болезненные позывы на мочеиспускание. Моча становится мутной в обеих порциях.
Уретроцистит . При остро протекающем заднем уретрите нередко в процесс вовлекается и прилегающая часть слизистой оболочки мочевого пузыря. Появление частых, болезненных, сопровождаемых тенезмами мочеиспусканий свидетельствует о вовлечении в процесс слизистой оболочки шейки мочевого пузыря; при этом нередко в конце мочеиспускания наблюдается выделение нескольких капель крови.
Возникновение заднего уретрита является неблагоприятным моментом в течении гонореи, нередко это способствует проникновению инфекции в предстательную железу, семенные пузырьки или придаток яичка.
Патогистология . В остром периоде гонореи наблюдается расширение кровеносных и лимфатических сосудов в слизистой и подслизистой оболочках мочеиспускательного канала, сопровождающееся обильным гнойным отделяемым и развитием воспалительной инфильтрации. Гнойное воспаление при гонорее ведет к значительной дегенерации эпителиального покрова уретры, развитию его метаплазии. В конечном итоге цилиндрический эпителий замещается многослойным плоским. Воспалительный инфильтрат наблюдается также вокруг литтреевских желез.
Диагноз острого гонорейного уретрита основывается на клинической картине и лабораторном исследовании мазка гнойного отделяемого из уретры.
Методика . Отделяемое уретры наносят на два предметных стекла, распределяют их тонким слоем, высушивают на воздухе, фиксируют над пламенем спиртовой лампочки и окрашивают по Граму. Отсутствие гонококков и наличие в отделяемом большого количества лейкоцитов (стерильный гной) может свидетельствовать о скрытой гонококковой инфекции или трихомонадном уретрите. В таких случаях необходимо повторить исследование.
После взятия мазков проводится двух стаканная проба мочи. Больной в первый стакан выпускает около 100-150 мл мочи, а во второй - остаток мочи. Если больной не мочился в течение 3-4 часов, то при наличии переднего уретрита первая порция мочи оказывается диффузно-мутной вследствие примеси гноя, вторая - чистой и прозрачной. При заднем уретрите, т. е. при поражении слизистой всей уретры, обе порции мочи оказываются мутными.
При подостром течении уретрита двух стаканная проба малонадежна. Скудное гнойное отделяемое вымывается первой порцией мочи и вторая порция может быть прозрачной.
Следует учитывать, что моча может быть мутной в обеих порциях при нарушенном солевом обмене вследствие содержания в ней солей (фосфатурия, оксалурия, уратурия), а также при наличии в моче большого количества бактерий (бактериурия) или от примеси семени или сока простаты (при сперматорее и простаторее). Наличие мочекислых солей может быть быстро обнаружено при подогревании мутной мочи, она становится прозрачной. Фосфорнокислые соли выявляются добавлением к моче нескольких капель уксусной кислоты, после чего моча становится прозрачной. Муть от солей щавелевой кислоты исчезает при добавлении к моче соляной кислоты.
Незначительные клейкие выделения из уретры могут быть за счет спермы или секрета предстательной железы; последние наблюдаются обычно во время дефекации.
Негонорейные уретриты венерического происхождения могут возникнуть после полового сношения с женщиной во время менструации. В скудных или умеренных слизисто-гнойных выделениях из мочеиспускательного канала в таких случаях микроскопически можно обнаружить различных бактерий: стафилококков, стрептококков, дифтероидов и др.
Негонорейные уретриты невенерического происхождения могут возникать на почве нарушений обмена веществ (диабет, оксалурия, уратурия, фосфатурия и т. д.), а также вследствие наличия папиллом и полипов в уретре, различного рода раздражений экзогенного происхождения.
Диагноз негонорейного уретрита следует ставить лишь тогда, когда при повторном бактериоскопическом исследовании, проведенном после провокации не обнаруживаются гонококки.
Трихомонадные уретриты . На 3-10-й день после полового сношения, а иногда позднее из уретры появляются белесовато-желтые выделения слизистого или слизисто-гнойного характера без резко выраженных воспалительных явлений на наружных половых органах. Иногда больные жалуются на ощущение зуда, незначительную боль и резь в уретре во время мочеиспускания.
Трихомонадные уретриты у мужчин составляют до 40% всех случаев негонорейных уретритов.
Лечение при остром гонорейном уретрите . В подавляющем большинстве случаев при остром гонорейном уретрите излечение достигается быстро одними антибиотиками.
Пенициллин применяется в дозе 800 000-1 000 000 ЕД. При вяло протекающих случаях уретрита дозу следует увеличить до 1 500 000- 3 500 000 ЕД. Пенициллин вводится по 200 000 ЕД с интервалом 3-4 часа или по 300 ЕД с интервалом 6 часов в 0.5% растворе новокаина.
При остром гонорейном уретрите можно воспользоваться одномоментным введением всей курсовой дозы (800 000 ЕД) пенициллина лучше с 5 мл аутокрови.
Одномоментный метод введения пенициллина следует применять в тех случаях, когда больной лишен возможности повторно в один и тот же день являться к врачу.
Экмоновоциллин - суспензия новокаиновой соли пенициллина в водном растворе экмолина. При остром гонорейном уретрите назначают 2 инъекции по 600 000 ЕД с интервалом 10-12 часов или одномоментно - 1 200 000 ЕД.
Бициллин-1 и бициллин-3 при остром гонорейном уретрите вводят в виде 2 инъекций по 600 000 ЕД с интервалом 24 часа или одномоментно 1 200 000 ЕД; больным другими формами гонореи - 2-4 инъекции по 600 000 ЕД с интервалом 24 часа. Инъекции бициллина и экмоновоциллина производят двух моментно, сначала вводят иглу в наружно верхний квадрант ягодицы, а затем при отсутствии крови из иглы через нее вводят дозу антибиотика.
Феноксиметилпенициллин применяют в количестве 2 000 000 ЕД при остром гонорейном уретрите, 4 000 000-6 000 000 ЕД больным другими формами гонореи. Феноксиметилпенициллин назначают внутрь по 200 000 ЕД 5 раз в сутки преимущественно за 30 минут до еды в равные промежутки времени с таким расчетом, чтобы ночной перерыв не превышал 7 часов.
Стрептомицин. При остром гонорейном уретрите рекомендуется курсовая доза. При острой осложненной, а также торпидно и хронически протекающих случаях гонореи назначают курсовую дозу 12-4 г в зависимости от характера и тяжести воспалительного процесса. Разовую дозу 0,5 г вводят с интервалами 10-12 часов.
Сульфонамидные препараты (норсульфазол, сульфбдимезин). Назначают при непереносимости антибиотиков; их можно также применять в сочетании с пенициллином больным осложненной хронической гонореей при наличии смешанной инфекции. Норсульфазол, сульфодимезин назначают по 1 г 5 раз в день в течение 4 дней.
В настоящее время существуют сотни препаратов, которые успешно используются при лечении гонореи, однако мы настоятельно рекомендуем не заниматься самолечением. Только четкая диагностика и использование индивидуальной схемы лечения сможет уберечь вас от рецидива гонореи .
Критерий излеченности . По окончании лечения через 7-10 дней проводят контрольное обследование. При отрицательных результатах клинического и лабораторного обследования необходимо прибегнуть к провокации. Наиболее эффективен комбинированный метод, включающий одновременно механическую, химическую, биологическую и алиментарную провокацию.
После мочеиспускания больному гонореей мужчине вводят в уретру на 5-10 минут металлический буж № 23-25 по Шарьеру в зависимости от ширины наружного отверстия уретры.
После удаления бужа следует инстилляция в уретру 8-10 мл 0,5- 1% раствора ляписа. Больной удерживает раствор в уретре в течение 3 минут. Одновременно больному вводят внутримышечно в ягодицу го новакцину-500 000 000 или 1 000 000 000 микробных тел (биологическая провокация). В тот же день ему рекомендуется выпить 2-3 кружки пива (алиментарная провокация).
После провокации гонореи в течение 3 дней проводят тщательное лабораторное исследование выделений из уретры или нитей из первой порции мочи. При отрицательных результатах через месяц назначают повторное исследование в указанном порядке.
Только отсутствие клинических проявлений, благоприятные результаты лабораторных исследований (включая исследования секрета половых желез) дают основание считать больного излеченным.
30 ноября -0001г.
Уважаемый(ая) Юлия
- Иногда в сомнительных случаях при диагностике трихомоноза используется метод прямой иммунофлюоресценции (ПИФ). Этот метод отличается быстротой проведения анализа – результаты исследования будут готовы уже через 1-2 часа. ПИФ-метод основан на выявлении антител к возбудителю инфекции. Кроме того, иногда проводятся другие иммунологические исследования, но эти анализы не считаются результативными, так как не дают возможности отличить существующую в настоящее время инфекцию от перенесенной ранее. Уважаемый(ая) Юлия
После окончания инкубационного периода (то есть в среднем через 2-4 недели после заражения) у больного трихомониазом проявляются первые симптомы заболевания. Воспалительный процесс при трихомонозе может протекать в острой форме, с обильными выделениями и довольно сильными болями, при недостаточном или неправильном лечении такая болезнь обычно переходит в хроническую форму.
Иногда трихомониаз с самого начала протекает торпидно, то есть вяло, с малым количеством симптомов или вовсе без них. В этом случае больной может даже не догадываться о своем заболевании, но при этом он и сам подвержен воспалительному процессу и заражает своих партнеров.
На характер течения трихомониаза и состояние клинической картины в каждом конкретном случае влияют несколько факторов: интенсивность инфекции, свойства возбудителя инфекции, то есть трихомонады, кислотность (рН) содержимого влагалища, состояние слизистых оболочек и, наконец, состав сопутствующей микрофлоры.
Несмотря на давнюю и подробную изученность трихомонады, диагностика трихомониаза до сих пор вызывает определенные трудности у медиков. Объясняется это тем, что трихомоноз часто протекает длительно и бессимптомно, и без разнообразных многоразовых лабораторных анализов выявить его невозможно. Кроме того, по мнению некоторых специалистов, трихомонада способна довольно успешно «скрываться» от врачей под видом лимфатических и кровяных клеток, а также меняя свой вид, форму и подвижность.
Для правильной постановки диагноза трихомоноза проводится комплексная диагностика, которая включает в себя различные исследования.
- Первый метод диагностики трихомоноза – это опрос и осмотр пациента. Некоторые врачи во время осмотра проверяют показатель кислотности (рН) вагинальных секретов. Для трихомониаза характерен высокий (кислый) рН.
- Диагностика трихомониаза начинается со световой микроскопии. Во время первого же осмотра врач берет так называемый общий мазок для бактериоскопического исследования. У женщин для анализа берутся выделения с заднего свода влагалища, у мужчин – выделения из мочеиспускательного канала и секрет предстательной железы. Этот анализ делается немедленно – биение ресничек трихомонады и высокая подвижность этих овальных микроорганизмов хорошо заметны под микроскопом. Результат этого исследования будет готов уже через 15-20 мин. Этот вид диагностики позволяет установить общее количество микробов и степень выраженности воспалительной реакции слизистой.
- Для подтверждения предварительного диагноза или же в случаях, когда выраженных симптомов воспаления и выделений нет, проводятся более тщательные анализы. Очень распространенным является посев на флору (бактериологический метод). Посев позволяет определить сопутствующие неспецифические заболевания, видовую принадлежность бактерий, количество того или иного возбудителя и чувствительность к антибактериальным препаратам, что помогает при назначении оптимального лечения трихомониаза. Поэтому посев может применяться не только непосредственно для диагностирования трихомоноза, но и для того, чтобы отрегулировать методику лечения.
- Наиболее точным методом на настоящий момент считается ДНК-диагностика (ПЦР). Точность этого исследования составляет около 95%, а делается анализ за 1-2 дня. Для проведения ДНК-диагностики из биологического материала извлекается генетически уникальный кусочек ДНК микроба и исследуется в лаборатории. К достоинствам ПЦР относится также то, что он позволяет точно выявить и возбудителей, сопутствующих трихомонозу: это могут быть хламидии, микоплазмы, уреаплазмы и другие микроорганизмы.
- Иногда в сомнительных случаях при диагностике трихомоноза используется метод прямой иммунофлюоресценции (ПИФ). Этот метод отличается быстротой проведения анализа – результаты исследования будут готовы уже через 1-2 часа. ПИФ-метод основан на выявлении антител к возбудителю инфекции. Кроме того, иногда проводятся другие иммунологические исследования, но эти анализы не считаются результативными, так как не дают возможности отличить существующую в настоящее время инфекцию от перенесенной ранее.
25.04.2003, Дмитрий, Не указан
Страдаю инфекций (предположительно гонорея, трихомониаз, хламидии) уже 6 год. Четкого момента заражения установить не удалось. Кроме жжения при мочеиспускания и болей в простате никогда ничего не было. При такой клинике периодически находят то гонорею, то трихомонаду (обнаруживается гонорея только после физической нагрузки, а трихомонада и после пива). После каждого обострения, конечно же мы с женой проходим лечение. Только проходит месяца три и все возвращается. Как быть? Интересно, что гонорею никогда не высевали, а находили только в мазках (8 раз в акредитованных лабораториях). Достоверность ПЦР в нашем городе 50-60%. Что посоветуете?
При правильном лечении (одновременно с половыми партнерами) от гонореи и трихомониаза Вы должны были избавиться раз и навсегда. Поэтому Вас или неграмотно лечат или "разводят".
23.02.2003, Юрий, Не указан
При мочеиспускании у меня появились боли и жжение в мочеиспускательном канале. Примерно через 5-8 дней, после их появления, у меня стали появляться белые выделения из полового члена, они появляются и днем и ночью, постоянно. Боли и жжение продолжаются. Когда начинается эррекция, т.е. грубо говоря член "встает", то я ощущаю острую боль где-то внутри головки полового члена. По моим ощущениям - источником боли является "полоса", состоящая из шариков, находящаяся внутри мочеиспускательного канала. По моему - это признаки гонореи. Подскажите, что делать и что это за болезнь?
Похоже на гонорею. Надо поскорее идти к дерматовенерологу.
22.02.2003, Andy, Не указан
Может ли анализ ПЦР показывать результат отрицательный, а наличие инфекции гонококовой (присутствовала 1,5 года) или любой другой, например не в уретре, а в крови есть? И нормален ли результат мой анализов: уровень лейкоцитов- ед.,эпителий- сплошной, ключевые клетки- abs., др. микрофлора-слизист. выд. скудные.
Общий мазок у Вас нормальный. По поводу выявления гонококков в крови, то такое возможно при диссеминированной гонококковой инфекции, но она встречается редко.
20.02.2003, Антон, Не указан
Перечислите, пожалуйста, признаки гонококкового фарингита. Как проводить его диагностику?
Гонококковый фарингит проявляется болью в горле, но очень часто он протекает бессимптомно. Для диагностики необходим посев на гонококки или ДНК-диагностика (ПЦР).
13.02.2003, Андрей, Не указан
Скажите пожалуйста, может ли заразиться женщина (22года) гонореей в кабинете гинекологии? Какова вероятность такого заражения и по каким причинам это может быть? Возможно ли возникновение гонореи из-за процессов происходящих внутри женского организма (субъективные, внутренние причины)?
Вероятность заражения гонореей при посещении гинеколога близка к нулю. Из-за "внутренних процессов" заражение невозможно.
04.02.2003, S.B., Не указан
Скажите, а какие из вензаболеваний передаются бытовым путем - через слюну к примеру. Спрашиваю потому что в гостях были друзья, и один признался что болеет гонореей, а у второго возможен хламидиоз. Мы курили вместе сигареты (передавали друг другу). Еще они вытирали руки и лицо полотенцем которым вытирался потом я. Мог ли я заразиться таким образом именно "их" болезнями, и какими вообще вензаболеваниями можно ТАК заразиться?
Если у Вашего знакомого есть гонококковый фарингит (поражение глотки), то конечно некоторая вероятность заражение через сигарету есть (хотя и небольшая). Через полотенца вензаболевания не передаются.
27.01.2003, Andrew, Не указан
Спустя примерно 10 дней после незащищённого полового контакта появилось лёгкое жжение при мочеиспускании, а также периодически "капает с конца". Судя по симптомам, это гонорея. Прав ли я? Каков в таком случае курс лечения (стационар или амбулаторно) и какова его длительность/стоимость?
Скорее всего, речь идет о гонорее или хламидиозе. Для уточнения необходимо обследование. Оба заболевания лечатся амбулаторно.
14.01.2003, Наташа, Не указан
Может ли гонорея появиться вновь после лечения?
Если лечение было неэффективным, то да, может.
30 ноября -0001г.
Уважаемый(ая) Юлия
- Иногда в сомнительных случаях при диагностике трихомоноза используется метод прямой иммунофлюоресценции (ПИФ). Этот метод отличается быстротой проведения анализа – результаты исследования будут готовы уже через 1-2 часа. ПИФ-метод основан на выявлении антител к возбудителю инфекции. Кроме того, иногда проводятся другие иммунологические исследования, но эти анализы не считаются результативными, так как не дают возможности отличить существующую в настоящее время инфекцию от перенесенной ранее. Уважаемый(ая) Юлия
После окончания инкубационного периода (то есть в среднем через 2-4 недели после заражения) у больного трихомониазом проявляются первые симптомы заболевания. Воспалительный процесс при трихомонозе может протекать в острой форме, с обильными выделениями и довольно сильными болями, при недостаточном или неправильном лечении такая болезнь обычно переходит в хроническую форму.
Иногда трихомониаз с самого начала протекает торпидно, то есть вяло, с малым количеством симптомов или вовсе без них. В этом случае больной может даже не догадываться о своем заболевании, но при этом он и сам подвержен воспалительному процессу и заражает своих партнеров.
На характер течения трихомониаза и состояние клинической картины в каждом конкретном случае влияют несколько факторов: интенсивность инфекции, свойства возбудителя инфекции, то есть трихомонады, кислотность (рН) содержимого влагалища, состояние слизистых оболочек и, наконец, состав сопутствующей микрофлоры.
Несмотря на давнюю и подробную изученность трихомонады, диагностика трихомониаза до сих пор вызывает определенные трудности у медиков. Объясняется это тем, что трихомоноз часто протекает длительно и бессимптомно, и без разнообразных многоразовых лабораторных анализов выявить его невозможно. Кроме того, по мнению некоторых специалистов, трихомонада способна довольно успешно «скрываться» от врачей под видом лимфатических и кровяных клеток, а также меняя свой вид, форму и подвижность.
Для правильной постановки диагноза трихомоноза проводится комплексная диагностика, которая включает в себя различные исследования.
- Первый метод диагностики трихомоноза – это опрос и осмотр пациента. Некоторые врачи во время осмотра проверяют показатель кислотности (рН) вагинальных секретов. Для трихомониаза характерен высокий (кислый) рН.
- Диагностика трихомониаза начинается со световой микроскопии. Во время первого же осмотра врач берет так называемый общий мазок для бактериоскопического исследования. У женщин для анализа берутся выделения с заднего свода влагалища, у мужчин – выделения из мочеиспускательного канала и секрет предстательной железы. Этот анализ делается немедленно – биение ресничек трихомонады и высокая подвижность этих овальных микроорганизмов хорошо заметны под микроскопом. Результат этого исследования будет готов уже через 15-20 мин. Этот вид диагностики позволяет установить общее количество микробов и степень выраженности воспалительной реакции слизистой.
- Для подтверждения предварительного диагноза или же в случаях, когда выраженных симптомов воспаления и выделений нет, проводятся более тщательные анализы. Очень распространенным является посев на флору (бактериологический метод). Посев позволяет определить сопутствующие неспецифические заболевания, видовую принадлежность бактерий, количество того или иного возбудителя и чувствительность к антибактериальным препаратам, что помогает при назначении оптимального лечения трихомониаза. Поэтому посев может применяться не только непосредственно для диагностирования трихомоноза, но и для того, чтобы отрегулировать методику лечения.
- Наиболее точным методом на настоящий момент считается ДНК-диагностика (ПЦР). Точность этого исследования составляет около 95%, а делается анализ за 1-2 дня. Для проведения ДНК-диагностики из биологического материала извлекается генетически уникальный кусочек ДНК микроба и исследуется в лаборатории. К достоинствам ПЦР относится также то, что он позволяет точно выявить и возбудителей, сопутствующих трихомонозу: это могут быть хламидии, микоплазмы, уреаплазмы и другие микроорганизмы.
- Иногда в сомнительных случаях при диагностике трихомоноза используется метод прямой иммунофлюоресценции (ПИФ). Этот метод отличается быстротой проведения анализа – результаты исследования будут готовы уже через 1-2 часа. ПИФ-метод основан на выявлении антител к возбудителю инфекции. Кроме того, иногда проводятся другие иммунологические исследования, но эти анализы не считаются результативными, так как не дают возможности отличить существующую в настоящее время инфекцию от перенесенной ранее.






