Подагра - это разновидность заболевания суставов, вызванная отложениями солей мочевых кислот. При подагре ураты образовываются в результате нарушения обмена веществ, поэтому больному нужно придерживаться особого плана питания. Некоторые рецепты использовать нельзя. Есть следует по отдельному меню.
Особенности питания
Составляя план, подбирая соответствующие рецепты, нужно учитывать то, что продукты должны содержать минимум пуринов и способствовать снижению имеющихся вредных веществ в крови, ускорению метаболизма.
Все связи между едой и подагрой все еще носят предварительный характер, и вполне возможно, что диета с низким содержанием мяса действительно поможет некоторым людям. Но учитывая, что так много людей не получают облегчения от послушного вырезания пуринов, интересно также изучить некоторые другие потенциальные причины и методы лечения - и фруктоза выглядит очень перспективным злодеем. Во всяком случае, это не похоже на сокращение пива и сахара и употребление большего количества витамина С когда-либо будет ранить любого, так что, по крайней мере, это то, что нужно попробовать!
Красное мясо и вино – враги № 1, поэтому их при подагре категорически нельзя кушать и пить. В них как раз превышена концентрация пуринов. Блюда, приготовленные по обычному рецепту, но с содержанием даже небольшого количества красного мяса, могут привести к приступу. Особенно чувствуют это люди, у которых подагра в ногах. Для ускорения обменных процессов полезно пить и кушать маленькими дробными порциями, часто. Лечебное голодание можно исключить.
Взгляните на нашу 30-дневную программу. У этого есть инструменты, чтобы позволить Вам сбросить свое тело, похудеть и начать чувствовать себя прекрасно. Попробуйте наш генератор плана питания и быстрые чит-листы. Тогда вы остро подагричны и должны считаться с приступами подагры.
Подагра протекает в четыре этапа
Стадия 4: Это хроническая подагра с образованием узлов подагры и больше не разрушает повреждения суставов.
- Этап 1: У вас нет симптомов, но явно увеличены значения мочевой кислоты.
- Этап 2: Существует острая приступа подагры.
- Этап 3: Это фаза между двумя атаками подагры.
- Это также называется межкритической стадией.
Полезно выпивать не менее 2 литров чистой воды. Употребление жидкости и еды должно быть частым, небольшими порциями. Вода – это источник жизни, и она обладает отличными солевыводящими свойствами. Молоко, натуральный морс, отвар шиповник, щелочная минеральная вода усилят эффект.
1. Крепкий чай, кофе, алкоголь пить нельзя. Эти напитки обостряют симптомы, могут начаться приступы подагры.
Мучное и сладкое
Препараты, используемые при гиперурикемии и подагре, ингибируют либо образование мочевой кислоты в организме, либо повышают экскрецию мочевой кислоты через почки. В случае острой подагры также назначаются лекарства, которые являются противовоспалительными.
Почему бы вам не отказаться от фруктов?
Повышенные значения мочевой кислоты не вызывают никаких симптомов. Если мочевая кислота осаждается в виде кристаллов в суставах, возникают болезненные воспаления. Без лечения могут развиться хронические суставные изменения. Особенно опасаются острого приступа подагры: очень болезненное событие, о котором обычно сообщается ваш большой палец.
2. Диета при подагре исключает натриевую соль. Она провоцирует образование осадков из уратов. Если сложно есть пресную пищу, можно посыпать морской солью, но не более 6 г в день.
3. Под запрет попадают продукты с содержанием щавелевой кислоты. Её употребление приводит к обострению подагры, особенно у кого она на ногах. Ограничить животные жиры и белки.
В большинстве случаев причиной является генетическая предрасположенность: ваше тело просто не способно выделять достаточную мочевую кислоту. Мочевая кислота вырабатывается в вашем организме путем разложения пуринов, которые также присутствуют в пище. Больные подагра знают, что лучше избегать богатых пурином продуктов. Но вы бы подумали о подагре в Гихте?
Научные исследования показывают: после потребления безалкогольных напитков с высоким содержанием фруктового сахара уровень мочевой кислоты значительно увеличивается и связан с повышенным риском подагры. Но это еще не все: высокое потребление фруктов помогает демонстрировать увеличение веса, гипертонию и резистентность к инсулину.
Рыбу, некоторые виды мяса, грибы можно есть в варенном или пареном виде, не чаще 3 раз в неделю. Бульон, который остаётся после варки, пить нельзя, потому что в него уходят пурины из перечисленных продуктов, что приведёт к приступу подагры. Ограничить или совсем исключить пряности и бобовые.
Продукты с отрицательным влиянием на значения мочевой кислоты
Исследования также показывают, что потребление сопоставимых количеств глюкозы не приводит к этим проблемам со здоровьем. Проблема здесь не в фруктах, которые вы едите с фруктами, а в махинациях пищевой промышленности. Раньше подагра считалась болезнью богатых и благородных. В результате роста благосостояния и неблагоприятных привычек питания он широко распространен во всех слоях населения. Если люди, которые затронуты, являются преимущественно вегетарианскими и едва пьют алкоголь, можно избежать болезненных приступов подагры.
Основа питания – это овощи. Кушать в сыром, пюреобразном, вареном или пареном виде. Готовить супы и отвары. Можно практически все овощи, только стоит сократить употребление:
- редиса;
- перца;
- сельдерея;
- ревеня;
- спаржи.
Обязательно добавить в рацион обезжиренный кефир. По утрам кушать молочные блюда. Есть только в жидком виде, поэтому лучше готовить супы на молоке. При выборе макаронных изделий отдать предпочтение ржаной муке или смешанной с ней пшеничной в соотношении 50 на 50. То же правило касается хлеба. Разрешается сливочное масло в небольших количествах.
Подагра - это болезнь, известная в течение тысяч лет. Недавно исследователи из американского центра артрита Янгстаун обнаружили отложения мочевой кислоты в суставах пальцев трех скелетов динозавров. Богатая плотью пища этого вида динозавров, как и у людей, также является причиной болезни. Удаление мочевой кислоты в почках обычно нарушается почками, так что кислота накапливается в крови. Поэтому целью лечения является снижение уровня мочи в крови в долгосрочной перспективе. При использовании пуринарного питания и соответствующих лекарств повышенная концентрация мочевой кислоты может стать хорошей ручкой.
В случае обострения болезни сделать 1 разгрузочный день. В течение него нужно есть фрукты. Полезно пить соки, воду, морсы.

Разрешенные продукты
Что можно кушать при подагре во время обычного протекания болезни:
Пириновые продукты предпочитают
Если пациент прекращает диету, он может спасти лекарство, снижающее мочу, или полностью уладить его. Для тех, кто любит, ова-лакто-вегетарианская диета, в которой содержатся яйца и молоко, но не мясо или диета для всего пищевого продукта. Но здесь также существуют ограничения: некоторые растительные продукты также содержат большее количество пуринов. Говядина, соя и горох и продукты, полученные из них, должны избегать подагры. Различные разновидности овощей, такие как цветная капуста, шпинат или брокколи, а также грибы обеспечивают меньше пурина, чем корма для животных.
1. помидоры – не более 2 шт. в сутки;
2. кабачки;
3. огурцы;
4. черемшу;
5. чеснок;
6. супы и борщи на овощах, кроме грибов;
7. рыбу нежирных сортов;
8. петрушку;
9. простоквашу;
11. ананас;
12. цитрусовые;
13. яблоки и груши;
14. йогурт;
16. бруснику;
17. салаты;
18. гречку;

Однако, поскольку их едят в больших количествах, они также должны быть ограничены. Пуриновые - это, например, крахмал, молоко, молочные продукты, жиры и масла, мед, тыква и некоторые виды фруктов. Поскольку это более практично для соответствующих лиц, содержание пуринов в таблицах продуктов питания выражается в мочевой кислоте.
Недавние методы анализа показали, что различные пуриновые соединения влияют на уровни мочевой кислоты по-разному. Однако это не имеет никакого значения для рекомендаций по питанию, поскольку различные пуриносодержащие соединения всегда присутствуют в отдельных продуктах. Гораздо важнее рассмотреть содержание пуринов в соответствующем размере порции. Экстракт сухого мяса, например, содержит много пуринов, но поскольку он поступает только в небольших количествах в пищу, он не играет никакой роли для значений мочевой кислоты.
20. перловую крупу;
21. грецкие (кедровые, лесные) орехи;
22. имбирь;
23. зелёный лук;
24. свежий майонез в небольших количествах;
25. обезжиренный сыр и творог;
26. баклажаны;
27. картофель;
28. крольчатину;
29. индейку;
30. нежирную курицу;
32. нутрию;
33. картофель отварной или запечённый;
34. креветки;
При высоких значениях алкоголь является табу
Сокращение потребления пуринов: редкое мясо и богатые пурином овощи, без ракообразных и бобовых, только некоторые виды рыб едят потребление алкоголя. В зависимости от того, насколько высоки значения мочевой кислоты, пациенту рекомендуется пуриновая или строгая диета пурина. Это достигается тем, что соответствующий человек употребляет мясо, колбасу или рыбу только один раз в день порциями не более 100 граммов и ежедневно выпивает не более стакана вина или пива. Опухоль, богатые пуринами разновидности рыб, ракообразные, бобовые и большее количество алкоголя не допускаются.

35. кальмары;
36. оливковое и льняное масло (кунжутное);
38. грецкие орехи;
39. морковь;
40. меренги;
41. молочный кисель;
44. пастилу;
45. сухофрукты;
Эта диета, как правило, достаточна для предотвращения подагры. Строго пуриновая диета необходима только в особых случаях, например, если пациент не может принимать какие-либо лекарства, которые облегчают боль. В тяжелом варианте пациент не должен добавлять более 300 миллиграммов мочевой кислоты в день. Потребление мяса, колбасы и рыбы должно быть ограничено один или два раза в неделю и 100 граммов на порцию. Табу также входят в эту диету, некоторые виды рыб, ракообразные и бобовые. Кроме того, подагрические пациенты, в отличие от пуриновой диеты, должны полностью избегать употребления алкоголя.
46. мармелад;
47. варенье;
48. белокочанную капусту.

Запрещенная еда
Отложениями камней в области ног чаще всего страдают люди с сахарным диабетом и лишним весом. Поэтому желательно исключить продукты с быстрыми углеводами, к которым относятся торты, пирожные и прочая выпечка из пшеничной муки, маргарина и сахара.
Если поддерживается соответствующая диета, уровень мочевой кислоты может быть эффективно уменьшен. Независимо от того, принимают ли пациенты другие лекарства, решает врач. В любом случае вышеупомянутые меры могут быть использованы для сокращения потребления наркотиков или даже стать излишним. Диетическое лечение следует понимать как постоянную терапию, то есть диету следует менять на всю жизнь. Это обычно также благоприятно влияет на сопутствующие заболевания. Чтобы избежать приступов подагры или камней в почках, рекомендуется избегать излишеств при употреблении пищи и алкоголя.
Что нельзя есть при подагре и пить:
1. вино (особенно виноградное);
3. цветную капусту;
4. брокколи;
5. свинину;
6. клюкву;
7. мясные, рыбные, грибные бульоны;
8. малину;
10. субпродукты;
11. консервы из рыбы и мяса;
12. сельдь;
13. копчёности;
14. колбасы;

Однако подагра более распространена в странах с более высоким уровнем жизни - среди прочего, из-за распространенных здесь привычек питания и питья. Подагра является метаболическим заболеванием. Слишком много мочевой кислоты накапливается в крови либо потому, что организм вырабатывает слишком много мочевой кислоты, либо потому, что достаточная мочевая кислота не может быть выделена.
Из-за большого количества мочевой кислоты в организме кристаллы мочевой кислоты формируются с течением времени при подагре, которые, в частности, осаждаются в суставах, слизистых оболочках и внутренних органах. Это обычно вызывает боль при подагре, что может привести к совместному артриту в необработанном состоянии.
15. шпинат;
16. щавель;
17. рыбу жирных сортов;
18. соевый или грибной соус;
19. жирный или солёный сыр;
20. бобы (нут, чечевица, горох, соя, зелёная и обычная фасоль);
21. шоколад;
22. холодец;
23. сельдерей;
24. виноградные соки;
25. сосиски;
26. солёную минералку;
27. какао (кофе, крепкий чай);
28. кремовые пирожные и торты;
Острые приступы подагры возникают, когда уровень мочевой кислоты превышает определенный уровень. Пострадавшие лица внезапно страдают, так как из-за сильной, сильная боль в суставе - даже небольшие прикосновения могут усугубить боль. Часто затрагивается лодыжка сустава большого пальца ноги. Болезненное пятно набухает, становится горячим и обесцвеченным.
Какие напитки допускаются при подагре?
Через несколько дней атака утихает, и это может занять много времени, прежде чем произойдет следующая атака. Реже бывает подагра хроническая, что приводит к постоянной боли и совместным изменениям. Подагра обычно вырабатывается наследственной предрасположенностью. Тем не менее, есть факторы, которые способствуют атакам подагры: к ним относятся, в частности, особенно диетически богатая диета - например, в виде внутренних и мясных продуктов, но также и чрезмерное потребление алкоголя.
29. песочные печенья;
30. арахис;
31. смалец и комбижир (животные тугоплавкие жиры);
Меню на неделю
Правила питания, которые ускорят выздоровление
Лечение подагры делится на две фазы. Первоначальная терапия подагры используется для лечения острых симптомов - в первую очередь медикаменты останавливают приступы и облегчают боль. Последующая терапия длительностью служит для нормализации уровня мочевой кислоты в крови и поддержания ее на стабильном уровне в долгосрочной перспективе, Чтобы предотвратить возможные поздние последовательности. Непрерывная терапия подагры основана на двух столпах: лечении и изменении питания. Люди с подагрой должны быть осторожны, чтобы не использовать очень богатые пурином продукты. В случае своевременного и последовательного лечения подагра обычно протекает без осложнений.
Предлагаемое меню – для примера. Оно полезно при общей болезни, но подойдёт, если подагра на ногах. Ориентируясь на список разрешённых продуктов, нужно самостоятельно составить недельный план питания. В книгах по диетологии в разделе о подагре можно найти рецепты блюд.
Понедельник:
- 1 завтрак при отложениях кристаллов мочекислого камня в области ног и общей болезни: утро можно начать с фруктовой нарезки или салата.
- 2 завтрак: стакан кефира.
- Обед: овощной суп, заправленный свежей зеленью.
- Полдник: биточки из картофеля со сливками или сметаной.
- Ужин: 1 яйцо, 1 огурец.
- За 2–3 часа до сна: небольшая порция творога или питьевой йогурт.
- Салат из свежих огурцов с помидорами, кусочек ржаного хлеба и травяной чай.
- Творожная запеканка.
- Тушеные овощи – картофель с капустой, компот из шиповника.
- Бутерброд с кусочком несолёного сыра, травяной чай или кефир.
- Овсяная каша.
- Пряник, чай.
- Гречневая каша, приготовленная на молоке.
- Свекольный салат без острой заправки.
- На первое – овощной суп с перловой крупой, на второе – индейка с салатом из огурца и водорослей.
- Зефир и компот.
- Несладкий йогурт и половинка плода авокадо.

Подагра является метаболическим заболеванием, в котором слишком много мочевой кислоты накапливается в крови.
- Любой контакт может вызвать сильную боль.
- Без лечения воспаление может продолжаться до двух недель.
С одной стороны, почечная болезнь или диабет типа 2 могут приводить к выведению почек из меньшей мочевой кислоты. Люди поглощают пурин над едой. Хотя пуриносодержащие продукты не следует рассматривать как прямые причины подагры, они могут способствовать приступам подагры.
- 2 сырника с джемом, травяной чай.
- Стакан кефира с отрубями или ржаными сухариками.
- Икра из кабачков (баклажанов, смесь), кисель.
- Бутерброд с кусочком сыра и компот.
- Овсяная каша и чай.
- Творог, нарезка из 2 помидоров, чай.
- Фруктовый салат, заправленный обезжиренными сливками или йогуртом.
- Рисовая каша, кусочек пареной курицы, овощной салат.
- Тушеные овощи с кусочком хлеба.
- 1 яйцо, 1 помидор, овсяное печенье с компотом.
- Макароны из твёрдых сортов пшеницы со сливочной подливой, травяной чай.
- Фрукты в любом виде.
- Кисель.
- Икра из овощей, кисель.
- Нарезка из свежих овощей.
- Творожно-яблочная запеканка, травяной чай.
Воскресенье:
- Обезжиренный творог, травяной чай.
- Пряник и стакан кефира.
- На первое - суп-пюре из овощей, на второе – куриная котлетка, на гарнир – нарезка из огурцов и помидоров.
- Свежеприготовленный мусс из йогурта и ягод.
- Кабачковая икра, кисель.
- Стакан кефира.
Рацион в период обострения
Если подагра провоцирует боли, которые отдают в ноги, нужно попробовать на время сменить меню.
1. До завтрака: купить минеральную щелочную воду, подогреть полстакана, выпить натощак.
2. На завтрак: овсяный суп на молоке или каша.
3. На второй завтрак: концентрированный отвар шиповника или морс.
4. Обед: овощной суп, молочный кисель.
5. За час до ужина: свежевыжатый морковный фреш.
6. На ужин: рисовый суп на молоке или каша, фруктовый компот.
7. Через час после ужина: стакан несладкого йогурта или кефира.
8. За 2 часа до сна: несладкий чай с молоком.
При разработке собственного плана питания при подагре нужно написать список разрешённых продуктов. Ориентируясь на записи, составить меню, опираясь на вкусовые предпочтения. К примеру, кабачковую икру можно заменить тушёной капустой или овощами на пару. Фруктовый компот – киселем, отваром шиповника или чаем из трав. Сахар из чая лучше вообще убрать или заменить его фруктозой, стевией.
2 дня подряд употреблять 1 вид мяса не рекомендуется. Лучше, если в первый день будет курица, во второй – рыба, в третий – индейка, в четвёртый – нутрия. Еда вроде мяса кажется сухой и пресной, так как готовятся без соли, масла и острых приправ. Чтобы придать аромат безвкусным и несолёным блюдам, можно самостоятельно приготовить соус из разрешённых в списке продуктов или нарезать петрушку, зелёный лук и чеснок. Посыпать сверху на мясо, промариновать.
Запись к специалисту
| Статьи |
Лечебная диета при подагре основана на минимилизации продуктов, богатых пуринами. Суточная доза этих веществ в питании при подагре ограничивается 100-150 мг. Соответственно, в список запрещенных продуктов при подагре попадают жирное мясо и рыба, всевозможные копчености, субпродукты (особенно почки). Подробно о том, какая диета приемлема при подагре, и на какие продукты следует наложить "вето", читайте ниже.
Факторы развития подагры
Подагра - хроническое заболевание, обусловленное нарушением обмена мочевой кислоты, сопровождающееся гиперурикемией с отложением уратов в тканях. Источником образования мочевой кислоты являются пуриновые соединения, поступающие в организм с пищей, и образующиеся в организме пурины из гликокола, глютамина и других соединений.
Подагрой преимущественно страдают взрослые мужчины с пиком заболеваемости в 40-50 лет. В Европе на долю этой патологии приходится от 0,01 до 0,30 % заболеваемости, среди ревматических болезней она составляет 1,5-5 %.
Основную роль в развитии подагры играют наследственные факторы (более 40 % больных имеют указания на наличие подагры у родственников). Возникновению заболевания (особенно в раннем возрасте) могут способствовать генетически обусловленные дефекты, приводящие к нарушению функции ферментов, участвующих в метаболизме пуринов. Наиболее важными энзимами, принимающими участие в пуриновом обмене, являются фосфорибозилпирофосфат синтетаза (ФРПФ-синтетаза), гипоксантин гуанинфосфорибозилтрансфераза (ГГФРТ) и ксантиноксидаза.
Повышение активности ФРПФ-синтетазы или дефицит ГГФРТ могут сопровождаться резким усилением синтеза мочевой кислоты и развитием подагры уже в детском возрасте. Эти ферменты контролируются генами, связанными с Х-хромосомой, поэтому заболевают главным образом лица мужского пола. Значительный или полный дефицит ГГФРТ приводит не только к подагре, но и к выраженным психоневрологическим нарушениям: умственной отсталости, хореоатетозу. Этот симптомокомплекс известен как синдром Леша - Нихена.
Наряду с генетическими дефектами внешние условия могут иметь чрезвычайно большое значение в качестве факторов, способствующих развитию подагры.
В первую очередь к ним относятся:
- избыточное питание с высокой квотой белковых продуктов и животных жиров;
- малоподвижный образ жизни;
- ожирение;
- переутомление и стрессовые ситуации;
- злоупотребление алкоголем;
- курение;
- хронические инфекции.
Гиперурикемия достаточно часто сочетается с ожирением. По данным М. А. Самсонова с соавторами (1995 г.), у 45 % мужчин и 21 % женщин, страдающих ожирением, отмечаются повышенные цифры мочевой кислоты в сыворотке крови. При этом отмечается прямая корреляционная зависимость между степенью ожирения и уровнем гиперурикемии: на каждые 10 % избытка массы тела уровень мочевой кислоты в крови увеличивается у мужчин на 0,250 мг%, у женщин - на 0,125 мг%.
Имеются данные о влиянии на уровень урикемии инсулинрезистентности, достаточно часто наблюдаемой у больных ожирением, особенно при его крайних степенях. При обследовании больных ожирением в сочетании с подагрой и без нее отмечены некоторые особенности поведения пациентов. Так, больным ожирением практически безразлично, в какой обстановке происходит прием пищи, в то время как пациенты с сочетанной патологией разборчивы в еде, явно предпочитают блюда, богатые пуринами, весьма требовательны к эстетической стороне приема пищи.
Несмотря на то что подагра является системным, полиэтиологическим заболеванием, ее связь с нарушениями питания не вызывает сомнения. Еще со времен древней медицины утвердилась связь подагры с питанием.
Среди многочисленных факторов риска развития подагры важную роль играют нерегулярное, избыточное питание, потребление большого количества мясных продуктов, пива, алкогольных напитков.
Имеются достаточно убедительные данные, что рацион питания при подагре, богатый белком, является одной из причин гиперурикемии, а высокобелковые диеты вызывают увеличение экскреции мочевой кислоты с мочой. Сообщается о линейной зависимости между введением различных доз пищевых нуклеотидов, ответом уровня урикемии и величиной урикозурии.

Показано, что продукты питания при подагре, способные индуцировать кетоз, могут привести к возникновению гиперурикемии в связи с развитием в этой ситуации нарушений ренальной секреции.
Единственным углеводом, который оказывает прямой эффект на метаболизм мочевой кислоты, является фруктоза. Вслед за внутривенным ее введением продукция мочевой кислоты резко возрастает или в результате деградации нуклеотидов, или увеличения пуринового синтеза. Введение фруктозы per os может также привести к увеличению концентрации мочевой кислоты, особенно значимое у лиц с верифицированным диагнозом подагры.
Эксперименты на животных и клинические наблюдения показывают, что действие фруктозы обусловлено также уменьшением в ответ на ее введение печеночной АТФ, истощение которой рассматривается как один из механизмов повышения продукции мочевой кислоты.

Хорошо известно гиперурикемическое действие алкоголя. Большинство исследователей считают, что оно связано с превращением алкоголя в процессе метаболизма в молочную кислоту, способствующую уменьшению экскреции мочевой кислоты почечными канальцами, значительно снижающую клиренс уратов. Алкоголь также способствует снижению АТФ в печени, что определяет увеличение продукции мочевой кислоты.
Подтверждением значения фактора питания в обострении подагры являются:
- более высокий процент заболеваемости среди лиц, в большом количестве потребляющих мясные продукты, пиво, алкогольные напитки;
- провоцирующее влияние обильной, богатой пищевыми пуринами и животными жирами пищи, алкогольных напитков на возникновение острых приступов подагры;
- более значимый эффект при включении в комплексную терапию подагры малопурин содержащей диеты.
Основными задачами диеты при подагре являются ограничение экзогенно вводимых с пищей пуринов, снижение уровня мочевой кислоты крови, сдвиг реакции мочи в щелочную сторону.
В таблице приведены данные о содержании пуринов в наиболее часто употребляемых продуктах:
| Группы продуктов | ||
| А (150-1000 МГ) | В (50-150 МГ) | С (0-50 МГ) |
| Печень | Тощее мясо | Овощи (за исключением вошедших в группу В) |
| Почки | Нежирные сорта рыбы | Фрукты (за исключением вошедших в группу В) |
| Мясные бульоны и экстракты | Крабы, мидии, креветки | Молоко и молочнокислые продукты |
| Мясо молодых животных | Мозги | Зерновые |
| Жирные сорта мяса | Сало | Яйца |
| Жирные сорта рыбы | Фасоль | Крупы |
| Анчоусы | Горох | Мед |
| Язык | Грибы | Хлеб |
| Шпроты, сардины | Шпинат | Орехи |
| Копчености (мясные и рыбные) | Щавель | |
| Кофе | Цветная капуста | |
| Какао | Малина | |
| Шоколад | Инжир | |
В соответствии с данными, приведенными в таблице, при составлении меню диеты про подагре из рациона полностью исключаются продукты, входящие в группу А. Содержание продуктов, входящие в группу В, в лечебном питании при подагре ограничивается. Продукты питания группы С в диете при подагре разрешаются к употреблению.
Обращает на себя внимание отнесение к группе А мяса молодых животных, что связано с большим количеством в этих сортах мяса молодых растущих клеток, содержащих нуклеопротеиды, являющихся субстратом образования в организме мочевой кислоты.

Несмотря на то что мозги, сало, продукты моря относятся к группе В, тем не менее использование их ограничивается в связи с высокой квотой содержащегося в них холестерина.
Несмотря на некоторые противоречия в отношении роли белка в возникновении и поддержании гиперурикемии, количество белка ограничивается главным образом за счет белков животного происхождения. Потребность в животных белках удовлетворяется за счет потребления молочных продуктов, яиц, а также периодического (не чаще 2 раз в неделю) употребления нежирных сортов мяса и рыбы в отварном виде. Соотношение между животными и растительными белками приближается к 1:1,5.
Ещё одна практическая рекомендация для диеты при подагре — ограничение потребления жиров животного происхождения, богатых насыщенными жирными кислотами, так как установлена прямая зависимость между количеством в пище последних, возрастанием уровня мочевой кислоты в плазме и снижением ее экскреции с мочой.

Исключение или ограничение тех или иных продуктов в диете при подагре ног обусловлено главным образом содержанием в них пищевых пуринов. С этой точки зрения чрезвычайно важно обращать внимание на кулинарную обработку используемых продуктов.
60 % пищевых пуринов, содержащихся в мясных и рыбных продуктах, при варке переходят в бульоны, что обусловливает исключение бульонов и экстрактов из питания этих больных. Общее количество пищевых пуринов в суточном рационе не должно превышать 200 мг.
В диете при обострении подагры контролируются количество и качественный состав углеводов. Количество легкоусвояемых углеводов не должно превышать нормы (50-60 г в сутки). Рацион должен быть богат полисахаридами.

Широкое использование овощей и фруктов, как в сыром, так и в вареном виде оказывает ощелачивающее действие (содержащиеся в них органические кислоты превращаются в организме в углекислые соли), изменяет реакцию мочи в щелочную сторону.
Уменьшение кислотности мочи способствует сохранению в коллоидно-растворимом состоянии солей мочевой кислоты, препятствуя их выпадению в осадок.
Поскольку жидкость усиливает ренальную экскрецию мочевой кислоты, количество свободной жидкости (при отсутствии противопоказаний) увеличивается до 2 л в сутки. В меню диеты при подагре на ногах предпочтительно включать щелочные минеральные воды.
Ещё одно ограничение в питании при подагре касается поваренной соли (до 6-7 г в сутки).
При сочетании подагры с ожирением показано назначение 1-2 раза в неделю разгрузочных дней. С этой целью целесообразно использовать контрастные рационы с низким содержанием пуринов, такие как фруктовые (1,2 кг яблок, или бананов, или апельсинов в сутки), овощные (1,5 кг овощей в любом наборе, за исключением запрещенных), творожно-кефирные (400 г нежирного творога и 500 г кефира). При использовании овощных и фруктовых разгрузочных дней в рацион обязательно включаются 2-3 стакана жидкости.
Химический состав меню питания при подагре и калорийность диеты должны быть следующими: белки - 70-80 г (соотношение животные: растительные - 1:1,5), жиры - 70-80 г (соотношение животные: растительные - 1: 1), углеводы - 300-350 г; энергетическая ценность - 2100-2400 ккал.
Ограничения в питании при заболевании подагрой
Диета при заболевании подагра показана гипонатриевая, физиологически полноценная, с нормальным суммарным содержанием белков, но со сниженной квотой животных белков, с нормальным уровнем жиров и углеводов, с исключением продуктов, содержащих большое количество пуринов. Потребность в белках животного происхождения обеспечивается за счет молока и молочных продуктов. Ограничивается введение животных жиров.

С целью увеличения щелочных валентностей в диету включаются цитрусовые (лимон, грейпфрут и др.), щелочные минеральные воды. Общее количество жидкости увеличивается до 2 л при отсутствии противопоказаний со стороны сердечно-сосудистой системы. Жидкость вводится в виде некрепкого чая, морсов, соков, щелочных минеральных вод.

Пища дается в неизмельченном виде, приготовленная на пару или отварная. и фрукты даются в сыром, варенном или запеченном виде. Из рациона полностью исключаются мясные и рыбные бульоны и экстракты, жирные сорта мяса и рыбы, мясо молодых животных, внутренние органы животных и птицы. Мясные и рыбные блюда даются не чаще 2 раз в неделю.
Режим питания дробный, 5-6 раз в день, в промежутках между приемами пищи - питье.

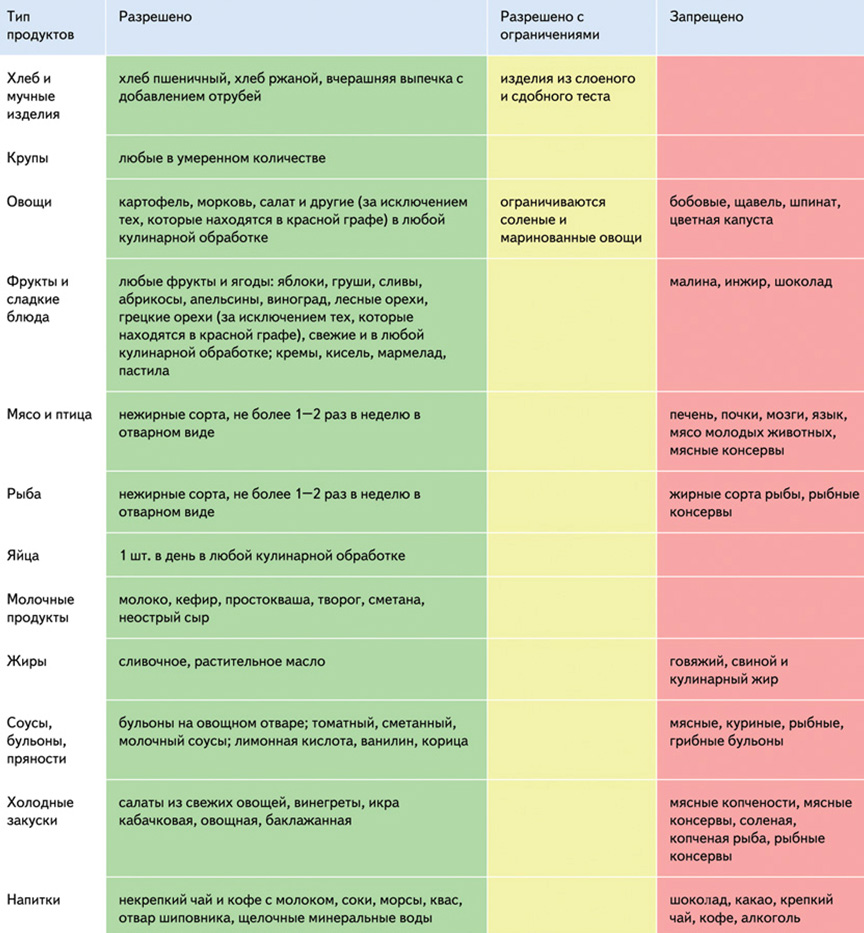
Хлеб и хлебобулочные изделия. Хлеб пшеничный, ржаной, вчерашней выпечки. Ограничиваются изделия из слоеного и сдобного теста.

Мясо и птица. Нежирные сорта не более 1-2 раз в неделю в отварном виде.

Рыба . Нежирные сорта не более 1-2 раз в неделю.

Молочные продукты . Молоко, молочнокислые напитки, творог, блюда из него, сметана, неострый сыр.

Яйца . 4 штуки в неделю, в любой кулинарной обработке.

Жиры . Растительное, сливочное, топленое масло.

Крупы . В умеренном количестве, любые.

Овощи . Не включенные в группы А и В, ограничиваются соленые и маринованные овощи.

Супы . Молочные, фруктовые, овощные (без бобовых, шпината, щавеля).

Холодные закуски . Салаты, винегреты, икра овощная, кабачковая, баклажанная.

Фрукты, сладкие блюда . Любые (предпочтительно цитрусовые), свежие и в любой кулинарной обработке. Кремы, кисели молочные, мармелад, пастила.

Соусы и пряности . На овощном отваре, томатный, сметанный, молочный. Лимонная кислота, ванилин, корица.

Напитки . Некрепкие чай и кофе с молоком, соки, морсы, квас, отвар шиповника, щелочные минеральные воды.
Какие продукты нельзя есть при подагре: список запрещенного питания
Ниже приведен список, какие продукты нельзя есть при подагре, особенно при обострении заболевания.
Запрещены: печень, почки, язык, мясо молодых животных, мясные копчености, мясные консервы, жирная, соленая копченая рыба, рыбные консервы, мясные, рыбные, грибные бульоны, говяжий, свиной и кулинарный жир, бобовые, щавель, шпинат, малина, инжир, шоколад, какао, крепкие чай и кофе.

В период обострения заболевания назначаются строгий постельный режим, диета и медикаментозная терапия. На весь период обострения назначается диета, состоящая преимущественно из жидкой пищи (молока, молочнокислых продуктов, овощных вегетарианских супов, жидких каш, киселей, компотов, овощных и фруктовых соков, особенно показаны соки цитрусовых). Необходимо обращать внимание на водный режим больного: количество свободной жидкости в суточном рационе должно быть не менее 2л.
Какая диета назначается при обострении подагры на ногах: примерное меню
Ниже приведено примерное меню диеты при подагре, которая назначается лечащим врачом.
Таблица продуктов диеты при подагре, с указание количества белков, жиров и углеводов:
| Наименование продуктов и блюд | Выход, г | Белки, г | Жиры, г | Углеводы, г |
| I завтрак | ||||
| Омлет из яичных белков паровой | 70/5 | 6,2 | 2,4 | 1,7 |
| Картофель молодой отварной с растительным маслом и укропом | 155/5/5 | 3,37 | 4,29 | 26,35 |
| Чай с молоком | 200 | 1,6 | 1,6 | 2,3 |
| II завтрак | ||||
| Салат морковно-яблочный со сметаной | 125/20 | 1,9 | 4,2 | 10,2 |
| Сок яблочный | 100 | 0,5 | - | 9,1 |
| Обед | ||||
| Суп с мелко шинкованными овощами вегетарианский | 500/10 | 3,4 | 5,9 | 15,3 |
| Мясо отварное | 50 | 15,2 | 7,9 | - |
| Сок морковный | 100 | 0,7 | - | 9,8 |
| Полдник | ||||
| Апельсины | 150 | 0,9 | 0,2 | 8,1 |
| Отвар шиповника | 200 | - | - | - |
| Ужин | ||||
| Зразы морковные с творогом запеченные | 215/20 | 11,3 | 11,9 | 33,4 |
| Каша из крупы «Геркулес» молочная | 25/5 | 8,3 | 9,9 | 29,8 |
| Напиток клюквенный | 200 | 0,1 | - | 24,5 |
| На ночь | ||||
| Кефир 3,2 % жирности | 200 | 5,6 | 6,4 | 8,2 |
| На весь день | ||||
| Хлеб пшеничный | 200 | 15,0 | 5,8 | 102,8 |
| Хлеб ржаной | ||||






