Ветряная оспа
МКБ-10: B 01
Общая информация
Ветряная оспа
- острое инфекционное заболевание с воздушно-капельным путем передачи, которое вызывается вирусом семейства герпесвирусов и характеризуется наличием своеобразной пятнисто-папулезно-везикулезной сыпи.
Ежегодно в мире регистрируется 80-90 миллионов случаев ветряной оспы. Чаще всего, заболевание протекает доброкачественно, и в 1 на 50 случаев наблюдаются осложнения, среди которых наиболее тяжелой является пневмония и энцефалит. Частота энцефалита, который преимущественно проявляется церебральной атаксией, составляет около 1 на 4000 случаев ветряной оспы. Пневмония может быть как первичной вирусной, так и бактериальной природы, и у детей, по данным CDC (США) наблюдается редко. Летальность при ветряной оспе среди детей в возрасте 1-14 лет в мире составляет около 2 на 100000 случаев. В Украине ежегодно болеет ветряной оспой около 150 тыс. детей.
Этиология
Возбудителем инфекции является вирус Варицела-Зостер, который относится к семейству Герпесвирусов подсемейства a-вирусов 3 типа рода Варицелавирус. Размеры элементарных частиц вируса колеблются от 150 до 200 нм. Вирус в своем составе содержит ДНК. Вирус чувствителен к воздействию факторов внешней среды и размножается только в клетках организма человека. За пределами организма человека в капельках слюны, на вещах он может сохраняться в течение 10-15 минут. При прямом солнечном облучении и при нагревании он погибает в течение нескольких минут.
Вирус ветряной оспы имеет тропность к эпителию кожи и слизистых оболочек и, в меньшей степени, к клеткам нервной системы.
При применении специальных методов окрашивания, элементарные тельца можно наблюдать в обычном оптическом микроскопе. При окрашивании содержимого пузырьков серебрением можно определить много очень мелких коккоподобных образований. Они размещаются отдельно, парами или в виде отдельных цепочек. Эти образования называют тельцами Арагао.
При исследовании возбудителя ветряной оспы под электронным микроскопом было установлено, что он находится в ядрах инфицированных клеток, состоит из центрального тела, окруженного оболочкой. Элементарные частицы, которые находятся вне клеток, имеют двойную оболочку. По своей форме они напоминают кирпичики.
Еще до открытия частиц Арагао, Тиццер в 1906 году описал при ветряной оспе в клетках шипоподобного слоя эпидермиса внутриядерные включения.
Эпидемиология
Вирус ветряной оспы у других животных, кроме человека, в естественных условиях не вызывает заболевания, подобного ей.
Источником инфекции при ветряной оспе может быть только человек, больной ветряной оспой или опоясывающим герпесом. Входными воротами для возбудителя является слизистая оболочка верхних дыхательных путей. В генезе распространения инфекции основной следует считать локализацию вируса на слизистых оболочках.
Известно, что симптомы поражения слизистых оболочек не относятся к характерным проявлениям ветряной оспы. Однако при внимательном обследовании лиц, бывших в контакте с больными ветряной оспой, за 24-48 часов до появления экзантемы в ротоглотке наблюдаются катаральные изменения, появляются пузырьки на мягком небе. Элементы энантемы очень быстро мацерируются, разрушаются и выглядят как небольшая округлая эрозия. От элементов сыпи при афтозном стоматите их можно отличить по тому, что они совершенно безболезненны. Возбудитель из элементов энантемы, которые интенсивно распадаются, выделяется в окружающую среду. Именно этот путь имеет решающее значение в эпидемиологическом процессе при ветряной оспе.
В ветряночном пузырьке на коже также содержится вирус. Однако такая локализация вируса играет незначительную роль в распространении инфекции, эпидермис препятствует выходу возбудителя в окружающую среду. Несмотря на низкую устойчивость вне организма человека, вирус ветряной оспы имеет очень высокую «летучесть». С мелкими капельками слюны, слизи он покидает организм человека и с током воздуха может распространяться на относительно большие расстояния (из одного конца палаты в другой, из одной комнаты в другую, из одного отделения в другое и даже с одного этажа на другой).
Источником инфекции при ветряной оспе человек становится в последние 24-48 часов инкубационного периода. Реконвалесценты ветряной оспы остаются заразными в течение 3-5 дней после прекращения высыпаний на коже. Через третье лицо передача заболевания считается невозможной. Возможно внутриутробное заражение ветряной оспой в случае заболевания беременной.
Ветряная оспа является типичной воздушно-капельной инфекцией. Для механизма передачи ветряной оспы характерны все закономерности, которые наблюдаются при воздушно-капельной передаче инфекционных заболеваний. После удаления из помещения источника инфекции без каких-либо специфических мероприятий воздух в комнате быстро освобождается от возбудителя, что связано с неустойчивостью вируса во внешней среде.
Эпидемиологические наблюдения позволяют говорить о трех формах иммунологического состояния при ветряной оспе, которые последовательно сменяют друг друга. Новорожденные дети имеют врожденный (пассивный) иммунитет, который передается от матери и сохраняется в течение нескольких месяцев после рождения ребенка с последующей тенденцией к угасанию. После исчезновения врожденного иммунитета организм ребенка становится восприимчивым к инфекции. В дальнейшем, после перенесенной ветряной оспы образуется постинфекционный иммунитет, который сохраняется на протяжении всей жизни человека.
О врожденном иммунитете свидетельствует низкая частота заболеваний у детей первых месяцев жизни, даже в тех случаях, когда они были в контакте с больными ветряной оспой. Если у матери отсутствует иммунитет против ветряной оспы, то ребенок может заболеть и в периоде новорожденности. Восприимчивость к ветряной оспе детей, которые не болели, очень высока. Индекс контагиозности составляет 95%-98%.
Подобно другим инфекциям, которые распространяются воздушно-капельным путем, ветряная оспа имеет максимальную заболеваемость в холодное время года. Наибольшее количество больных наблюдается в феврале, наименьшее - в августе.
Ветряная оспа может встречаться в любом возрасте, но в современных условиях максимальное количество больных приходится на детей в возрасте от 2 до 7 лет.
Клиническая картина
Инкубационный период при ветряной оспе составляет 11-21 день. Максимум заболеваний приходится на 15 день от момента контакта.
Высыпания при ветряной оспе чаще появляются сразу, без предвестников. Реже, за 1-5 дней до появления сыпи, отмечается субфебрильная температура, вялость, беспокойство, отсутствие аппетита, иногда рвота, понос. Также в числе продромальных симптомов бывают судороги и скарлатиноподобная сыпь, так называемая «реш-сыпь».
Появление элементов сыпи при ветряной оспе происходит одновременно с повышением температуры тела или на несколько часов позже. Элементы сыпи сначала появляются в виде пятен, зачастую совсем небольших, как точки. Они быстро увеличиваются в размере, средняя часть поднимается над поверхностью кожи, образуется папула. Впоследствии в центре элементов появляется пузырек. Пузырек, который только что образовался, имеет вид капли росы. Он достаточно большой, круглый, с прозрачным содержимым и тонкой блестящей покрышкой. Красная расцветка вокруг него может отсутствовать. Пузырек размещается на инфильтрированном основании. Позже пузырьки приобретают неправильную форму, их края становятся фестончатыми. Это бывает особенно заметным, когда пузырек начинает подсыхать и становится более плоским. Содержимое пузырька становится мутным. Пузырьки нежные, мягкие на ощупь, покрышка их легко разрушается. При проколе пузырек, в силу того, что он имеет одну камеру, достаточно легко опорожняется. Пузырьки подсыхают через 1-2 дня. Подсыхание начинается с центра, середина его западает, темнеет и постепенно весь пузырек превращается в плотную буро-коричневую корочку.
Первые элементы сыпи могут появляться на любом участке кожи. Однако у большинства больных они появляются на туловище и волосистой части головы. Сначала может появиться лишь один пузырек. После вызревания одних элементов сыпи происходит высыпание новых. В типичных случаях за высыпанием отдельных разрозненных элементов начинается новое массовое высыпание. Оно обычно сопровождается повышением температуры тела, зудом. Массовое высыпание может иметь вид достаточно густой равномерной сыпи, которая захватывает волосистую часть головы, туловище. На лице, дистальных отделах конечностей сыпь менее обильная. Появление сыпи происходит не одновременно, а словно толчками с интервалом 1-2 дня. Первые элементы сыпи, как отмечалось выше, в большинстве случаев, проходят стадию пятно-папула очень быстро и превращаются в пузырьки. Развитие элементов, которые появляются при последующих подсыпаниях, проходит медленнее, размеры их меньше, эволюция все более абортивная. Обычно подсыпания при ветряной оспе продолжаются на протяжении 2-4 дней. В отдельных случаях пузырьки продолжают появляться до 7-9 дня, а иногда и до 14 дня болезни. Такое периодическое подсыпание обусловливает полиморфный характер сыпи при ветряной оспе. На одном и том же участке тела больного могут оказываться и пятна, и папулы, и везикулы, и корочки. Такой полиморфизм называется ложным, так как разнообразные, на первый взгляд, элементы сыпи являются разными стадиями развития одного и того же процесса.
Время отторжения корочек в значительной степени зависит от ухода за кожей. При тщательном уходе кожа очищается значительно быстрее. Чаще корочки отторгаются между 12 и 22 днями болезни. Корочка имеет размеры пузырька, из которого она образовалась. Во время подсыхания красный ободок вокруг пузырька исчезает, и корочка становится окруженной неизмененной кожей. Ее отторжение происходит с краев. После отторжения корочек могут оставаться небольшие округлые обесцвеченные пятна с пигментированными краями. Иногда корочки отторгаются с образованием рубчика, чаще они расположены на лице. Образованию рубчиков после сыпи может способствовать расчесывание, присоединение вторичной бактериальной флоры.
Кроме кожи, при ветряной оспе высыпания наблюдаются также на слизистых оболочках рта, носоглотки, реже - слизистых, конъюнктивы, половых органов. Обычно энантема появляется одновременно с подъемом температуры тела и появлением сыпи на коже. Элементы сыпи на слизистой оболочке рта не имеют какой-либо выборочной локализации и могут появляться на твердом и мягком небе, на языке, слизистой оболочке щек, губ, десен. Размеры такого элемента обычно меньше, эволюция его происходит быстрее, чем на коже. Его редко можно увидеть в пятнисто-папулезной стадии в виде маленького пятна, чаще - в виде ограниченного красного пятна. Пузырьки на слизистой оболочке имеют правильную округлую форму, быстро разрушаются и превращаются в эрозии с желто-серым дном. Эти эрозии очень похожи на ранки при афтозном стоматите. Заживление ветряночных эрозий происходит в течение 1-2 дней.
К редким локализациям энантемы при ветряной оспе принадлежит высыпание на слизистой оболочке гортани. Такая локализация сыпи часто опережает высыпание на коже и проявляется осиплостью голоса, грубым лающим кашлем. Иногда может развиться стеноз гортани.
У подавляющего большинства больных ветряной оспой общее состояние почти не нарушается. Даже при обильной сыпи и высокой температуре тела больной остается активным. Нарушение общего состояния при ветряной оспе, во-первых, отмечается у младенцев и, во-вторых, при очень обильной сыпи. У таких больных отмечается вялость, сонливость, беспокойство, нарушение сна, отсутствие аппетита, рвота, бред, потеря сознания, судороги.
Врожденная ветряная оспа
Заболевание ветряной оспой беременной женщины может привести к спонтанным абортам, преждевременным родам, врожденной ветряной оспе.
Самый высокий риск развития тяжелой эмбриопатии у плода отмечается при заболевании ветряной оспой беременной в первые 20 недель беременности. Проявлениями врожденной ветряной оспы при этом чаще бывают дефекты кожи, рубцы на коже, гипопигментация, буллезная сыпь на коже. Также может быть гипоплазия конечностей, мышечная атрофия и дегенерация, аномалии суставов, отсутствие всех или нескольких пальцев, хориоретинит, микрофтальмия, анизокория, энцефалит с корковой атрофией, олигофрения, судороги, Гидронефроз и гидроуретер, расширение пищевода, тяжелый эзофагальный рефлюкс с последующей аспирационной пневмонией.
Если беременная женщина болеет ветряной оспой в последние 2-4 дня перед родами, то через 6-10 дней после них у ребенка появляется вялость, беспокойство, отсутствие аппетита, рвота, частый жидкий стул, повышение температуры тела. Сыпь на коже появляется на 2-5 день. При этом еще больше растет температура тела, развивается токсикоз, возможны судороги, потеря сознания, присоединяются геморрагические проявления. Часто происходит наслоение вторичной бактериальной инфекции. Заболевание может протекать в тяжелой генерализованной форме с поражением внутренних органов, высоким процентом летальных исходов (30%-50%).
Если женщина заболеет ветряной оспой за 5-10 дней до родов, то врожденная ветряная оспа у новорожденного ребенка протекает относительно легко, так как интервал в несколько дней до родов обеспечивает трансплацентарную передачу материнских антител против ветряной оспы плоду. Заболевание в таком случае начинается сразу после рождения ребенка.
Ветряная оспа у пациентов с онкогематологическими заболеваниями и иммунодефицитными состояниями
У 30%-50% детей с лимфопролиферативными злокачественными новообразованиями и солидными опухолями без активной противовирусной терапии развивается диссеминированная висцеральная форма ветряной оспы, при которой летальность может превышать 20%. Течение заболевания в таких случаях характеризуется развитием у больного пневмонии, гепатита, энцефалита, тяжелой коагулопатии, панкреатита, эзофагита, некротического спленита и энтероколита. Заболевание часто сопровождается сильными болями в животе и пояснице.
Риск возникновения висцеральной формы ветряной оспы является высоким, когда химиотерапия проводится в инкубационном периоде и в первые 5 дней от начала заболевания. Эти дети также являются высоко восприимчивыми к вторичным бактериальным инфекциям, которые возникают на фоне ветряной оспы.
Опасность возникновения генерализованной формы ветряной оспы имеют также дети-реципиенты органов, костного мозга, больные с Т-клеточными иммудефицитами и ВИЧ-инфекцией. Основными клиническими проявлениями болезни у этих детей чаще бывают гепатит и тромбоцитопения. В литературе описаны необычные клинические проявления ветряной оспы у данной категории детей в виде гиперкератита с поражением внутренних органов, которые появляются в течение нескольких недель или месяцев после контакта с больными ветряной оспой.
Осложнения
Частота возникновения осложнений при ветряной оспе составляет 5%, а у больных со скомпрометированной иммунной системой их уровень достигает 30%-50%. Осложнения при ветряной оспе могут возникать при нарушении целостности стенок пузырьков, что являются входными воротами для бактериальной инфекции. В результате вторичного инфицирования возникают абсцессы, флегмоны, рожистое воспаление, буллезная стрептодермия, стоматиты, лимфадениты. Чаще они вызываются S. aureus и Str. pyogenes. Гнойные осложнения возникают чаще у ослабленных детей раннего возраста, в реконвалесцентов после острых инфекционных заболеваний. Иногда гематогенное распространение бактериальных патогенов приводит к возникновению сепсиса, пневмонии, артрита, остеомиелита, нефрита.
Поражения нервной системы при ветряной оспе, чаще всего, возникают на 5-10 день заболевания. Иногда это может произойти на 18-21 день болезни. Они чаще встречаются у мальчиков, чем у девочек, в возрасте от 1 до 5 лет. Частота возникновения этих осложнений составляет 1 случай на 4000 случаев заболевания ветряной оспой. 90% всех поражений нервной системы при ветряной оспе составляют энцефалиты. На их долю приходится 0,1-0,2% всех пациентов с ветряной оспой и 13% среди всех энцефалитов установленной этиологии.
75% энцефалитов при ветряной оспе протекают с поражением мозжечка и проявляются мозжечковой атаксией. Клиническая картина при них нарастает в течение 3-5 дней и продолжается, в среднем, 2-4 недели. В 25% энцефалитов при ветряной оспе возникает воспалительный процесс с привлечением других структур головного мозга (полушария мозга, ствол мозга, базальные ганглии и др.). Симптомы заболевания возникают чаще на 5-7 день после появления сыпи. При этих формах энцефалитов летальность может достигать 35%, а остаточные явления в виде параличей, олигофрении, повторных судорог могут иметь место у 12%-15% больных.
Кроме мозжечковой атаксии, энцефалита при ветряной оспе могут возникнуть: миелит, энцефаломиелит, оптикомиелит, полинейропатия, неврит зрительного нерва, серозный менингит.
Особое место среди осложнений ветряной оспы занимают такие поражения нервной системы как демиелинизирующие заболевания, которые опосредованы
Т-клеточной иммунной реакцией к основному белку миелина. Такая реакция подобна к таковой при аллергическом энцефаломиелите.
Иногда считается, что возможно прямое действие вируса на нервные клетки.
При ветряной оспе может развиться синдром Рея, при несвоевременной диагностике и лечении которого летальность может достигать 50%-80%. При синдроме Рея фактором риска считается употребление ацетилсалициловой кислоты или других медикаментов во время болезни.
При ветряной оспе у 49% больных имеет место умеренное повышение активности АЛТ в крови, что связано с репликацией вируса в печени.
Острая тромбоцитопения с образованием петехий на коже, кровоизлияниями в пузырьки, носовыми кровотечениями, гематурией и желудочно-кишечными кровотечениями является относительно частым осложнением ветряной оспы. Клинические проявления этого осложнения непродолжительные, но количество тромбоцитов может оставаться сниженным в течение нескольких недель.
Поражение почек при ветряной оспе возникает редко. Нефрит с гематурией, отеками, гипертонией может возникнуть в первые 3 недели после появления сыпи. Возможна также при ветряной оспе интерстициальная пневмония, которая чаще бывает у взрослых пациентов.
Лечение
Средством этиотропной терапии ветряной оспы является ацикловир. Показаниями к применению ацикловира при ветряной оспе являются:
- пациенты с онкогематологическими заболеваниями;
- реципиенты органов, костного мозга;
- больные, которые получают кортикостероидные препараты;
- дети с врожденными Т-клеточными иммунодефицитами;
- дети с ВИЧ-инфекцией;
- врожденная ветряная оспа;
- ветряная оспа, которая осложнена поражениями нервной системы, гепатитом, тромбоцитопенией, пневмонией;
- тяжелые формы ветряной оспы.
Американская Академия Педиатрии также рекомендует ацикловир детям с ветряной оспой, которые имеют хронические заболевания кожи и легких и которые
получают салицилаты, кратковременные курсы кортикостероидных препаратов, в том числе и аэрозольных.
Противовирусную терапию назначают с первого дня заболевания. Детям со скомпрометированной иммунной системой, при наличии осложнений со стороны нервной системы, ацикловир вводится внутривенно. Доза ацикловира составляет 10 мг/кг массы тела или 500 мг/м2 3 раза в сутки. Курс этиотропной терапии длится 7 суток или 48 часов после появления последних элементов сыпи. Иммунокомпетентным детям при тяжелых формах заболевания и детям со скомпрометированной иммунной системой при среднетяжелых и легких формах ацикловир применяется орально. Детям в возрасте до 2 лет доза препарата составляет 200 мг, детям от
2 до 6 лет - 400 мг и детям старше 6 лет - 800 мг. Отмеченная доза принимается 4 раза в сутки. Кроме ацикловира, при ветряной оспе эффективными являются такие препараты как валацикловир, фамцикловир, ганцикловир.
При тяжелых генерализованных формах ветряной оспы, особенно у новорожденных, детей на первом году жизни, возможно использование внутривенного поливалентного иммуноглобулина курсом 3-5 введений, каждый день в дозе 0,4 г/кг массы тела или специфического варицела-зостерного иммуноглобулина в дозе 0,2 мл/кг массы тела.
При легкой и среднетяжелой формах ветряной оспы у иммунокомпетентных пациентов терапия направлена на профилактику вторичных бактериальных осложнений. Она состоит из предупреждения нарушения покрышки пузырьков на коже, содержании в чистоте постельного белья, одежды больного, обработки элементов сыпи растворами анилиновых красителей, 1% раствором перманганата калия.
С целью профилактики возникновения вторичной бактериальной инфекции в ротовой полости, после еды рекомендуется полоскание 5% раствором борной кислоты, слабыми растворами перманганата калия, фурацилина или просто кипяченой водой.
Профилактика
Больного ветряной оспой изолируют до 5 дня от момента появления последних элементов сыпи. В детских коллективах карантин при ветряной оспе накладывается с 11 по 21 день от момента контакта.
Возможна пассивная иммунопрофилактика ветряной оспы иммуноглобулином с высоким титром антител против вируса Варицела-Зостер. Иммуноглобулин вводится внутримышечно не позже 48-96 часов от момента контакта, в первую очередь: имуннокомпрометированым детям, беременным женщинам, детям, которые родились от матерей, у которых ветряная оспа возникла за 5-10 дней до родов или через 2 дня после них, недоношенным детям, которые родились до 28 недели беременности и с массой тела до 1000 г. Профилактика ветряной оспы обычным иммуноглобулином без определения в нем уровня специфических антител считается не эффективной.
На сегодня разработана живая вакцина против ветряной оспы, которая используется в 80 странах мира. Внедрение вакцинации против ветряной оспы в некоторых странах существенно повлияло на уровень заболеваемости. Массовая вакцинация в США против ветряной оспы была введена в Национальный календарь прививок в 1997 году. Вакцину вводят детям в возрасте 12-18 месяцев, с повторным введением вакцины лицам старше 12 лет. Применение аттенуированной вакцины против вируса Зостер в США способствовало снижению заболеваемости в течение 1995-2000 годов на 76-87% и уменьшению количества летальных случаев с 50-100 до 10 в год.
Европейское бюро ВОЗ рекомендует обязательно проводить выборочную вакцинацию больным лейкозом в периоде ремиссии и лицам, которые ожидают трансплантацию и которые не болели ветряной оспой.
В Национальный календарь прививок Украины вакцинация против ветряной оспы была введена как рекомендованная прививка здоровым детям, которые достигли 15-месячного возраста, детям при поступлении в школу и работникам здравоохранения, которые имеют высокий риск инфицирования и не болели ветряной оспой.
Наименование: Оспа ветряная
Оспа ветряная
Ветряная оспа — высококонтагиозное острое вирусное инфекционное заболевание, протекающее с умеренно выраженной интоксикацией и характерной полиморфной сыпью на коже и слизистых оболочках.Этиология. Возбудитель— ДНК-содержащий вирус (Varicella-zoster virus) семейства Herpetoviridae, вызывающий также опоясывающий лишай (Herpes zoster).Эпидемиология
Клиническая картина
Методы исследования
Дифференциальный диагноз
Лечение
Осложнения
См. также Лишай опоясывающий, рис. 4—10
МКБ
Ветряная оспа (ветрянка) - острое вирусное заболевание, которое передается воздушно – капельным путем, характеризуется появлением пузырьковой сыпи, развитием лихорадки. Специфической терапии не существует, прогноз для жизни благоприятный.
Пожалуй, трудно найти второе такое заразное заболевание. Ветряная оспа стоит по заразности на втором месте среди всех инфекций, которые распространяются воздушно - капельным путем.
Именно поэтому в местах с большим скоплением детишек (в организованных детских учреждениях) отмечаются вспышки заболевания. Поскольку ветрянка очень заразна, то практически все знакомятся с ней в детском возрасте. Заболевание оставляет стойкий, пожизненный иммунитет.
В особо редких случаях, при выраженном снижении иммунитета отмечались повторные случаи заболевания ветряной оспой.
От кого можно заразиться ветрянкой?
Как правило, заражаются ветрянкой при кашле и чихании, причем расстояние, опасное для контакта, составляет 20 – 25 метров. Марлевая маска может не спасти от заражения.
Заболеет ли ребенок ветрянкой на более дальнем расстоянии? Да. Известны случаи, когда вирусы проникали по вентиляционным коробам через несколько этажей, вызывая вспышки.
Источником заражения является:
- больной человек (взрослый, ребенок), на теле которого существует везикулезная (пузырьковая) сыпь, которая продолжает «подсыпать»;
- человек, находящийся в конце инкубационного периода заболевания ветряной оспой, за 2-3 дня до развития заболевания. Именно этот случай и виноват в развитии всех вспышек болезни в детских садах: ведь тот, кто заражает других, сам пока еще ничего не чувствует;
- человек, больной опоясывающим лишаем (герпес зостер). Так называется пузырьковая сыпь, которая появляется над нервами. Чаще всего вирус выбирает межреберные нервы, лицевой и тройничный нервы.
Связь между ветрянкой и герпесом зостер
В последнем случае заражение происходит потому, что опоясывающий лишай и ветряная оспа вызываются одним и тем же вирусом.
Только первый контакт с ним проявляется ветрянкой, а после того, как сформировался иммунитет - у вируса «не хватает сил» вызвать общую инфекцию, и он способен поражать только локальные участки тела.
Важно понимать, что после того, как ребенок переболел ветрянкой, вирус остается побежденным, но из организма больше не уходит до самой смерти у 25% переболевших.
Он прячется в нервной ткани, и в случае простуды или выраженного снижения иммунитета «выходит из нервов», проявляясь «дорожками» по ходу нервных стволов.
Первые признаки ветрянки у детей, инкубационный период
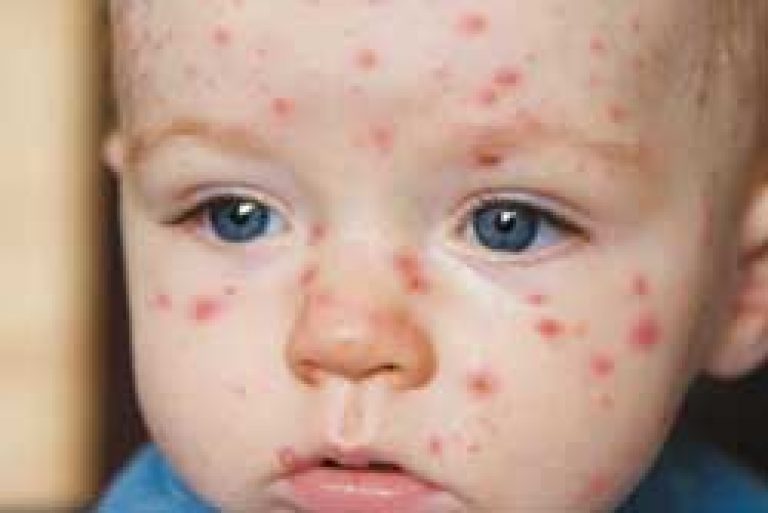
ветрянка у детей фото начальной стадии
Симптомы ветряной оспы у ранее не болевших взрослых и детей схожи, но дети переносят заболевание намного легче.
- Инкубационный период ветрянки у детей продолжается в среднем 10 – 20 дней, последние 2 – 3 дня до высыпаний малыш заразен для окружающих;
- Дебют заболевания похож на любую вирусную инфекцию: резкий подъем температуры до 39 градусов и выше, разбитость, слабость, головные боли, повышенная кожная чувствительность;
- Сыпь. Появление характерной сыпи подтверждает диагноз заболевания без всяких анализов. Вначале возникают бугорки, которые превращаются в пузырьки, наполненные прозрачным содержимым с напряженной верхушкой. Пузырьки могут сливаться. Затем покрышка пузырька (везикулы) дрябнет, пузырьки подсыхают, превращаясь в корочки. Корочки отпадают, их нельзя отрывать, так как могут остаться рубцы.
Первый день появление сыпи - это не начальная стадия ветрянки у детей и не первый день заболевания!
На самом деле, вначале можно найти один – два пузырька при осмотре ребенка, и лишь затем начинается стремительное ухудшение состояния. Просто на это мало кто обращает внимание.
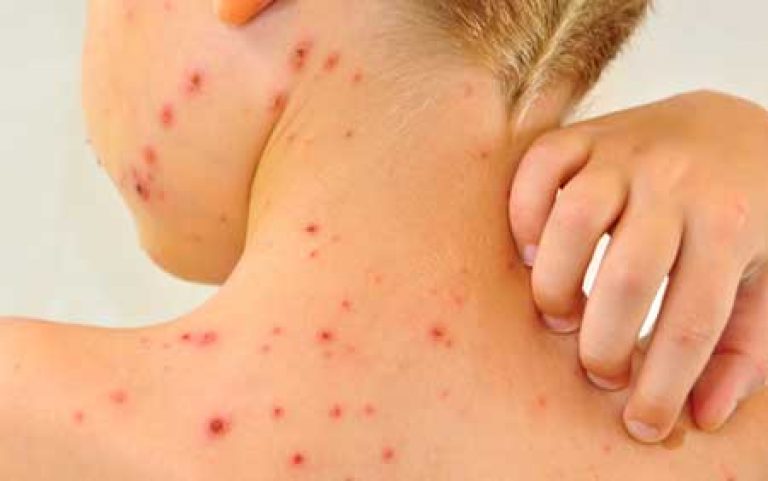
Появление характерной сыпи через 10-20 дней после заражения, фото 3
Все пузырьки вызывают зуд, они появляются везде, включая слизистые оболочки. Исключение составляют лишь стопы и ладони, которые содержат особый слой – элеидиновый, придающий этим участкам кожного покрова блеск и большую прочность.
Общее количество пузырьков может достигать нескольких сотен и даже тысяч.
Дальнейшее течение ветряной оспы
При ветряной оспе пузырьковая сыпь может появляться «волнами», в виде подсыпаний. Каждая волна может сопровождаться ухудшением общего состояния.
Через 5-7 дней сыпь первой волны представляет собой корочки, а сыпь более поздних волн – пузырьки, и свежие бугорки.
Таким образом, на малыше видны все стадии развития сыпи. После того, как произойдет «последнее подсыпание», самочувствие улучшается и малыш идет на поправку.
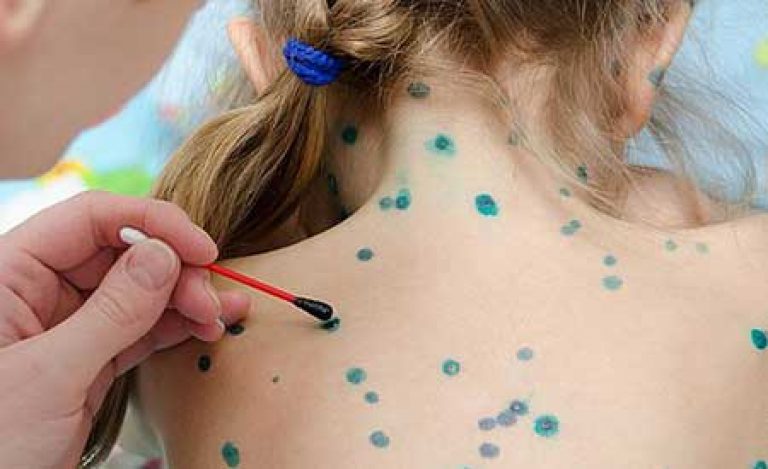
«пометка» сыпи, там мы точно увидим появление новой
Поскольку специфической противовирусной терапии при ветрянке у детей не разработано - главным лечением является тщательный уход за малышом.
В том случае, если один или оба из родителей не болели ветрянкой, они должны срочно подумать, кем они могут себя заменить, так как их заражение практически неизбежно.
Но, к счастью, такие совпадения бывают редко. Иногда родитель и не знает, что болел в детстве - если ветрянка прошла «мягко» - с появлением нескольких пузырьков (на которые никто не обратил внимания) и незначительной температурой. Такие случаи очень редки, но случаются.
Основные принципы лечения следующие:
- Смазывать каждый пузырек на коже зеленкой, фукарцином или краской Кастеллани.
Это немного подсушивает пузырьки, и дезинфицирует при разрыве их покрышки. Но главное не в этом: маркировка пузырьков производится ежедневно, и красятся только свежие элементы.
В один «прекрасный» день обнаруживается, что новых подсыпаний нет, и все пузырьки «помечены». Это означает конец репликации (размножения) вируса в организме, а также то, что скоро малыш перестанет быть заразным.
- Нужно бороться с зудом.
Все элементы сыпи чешутся, и если содрать корочки или травмировать пузырьки, то образуются рубцы после ветрянки, которые остаются пожизненно, и может быть причиной эстетического дефекта, особенно на лице.
Можно применять антигистаминные препараты, разрешенные у детей (например, «Фенистил – гель»), который разрешен с возраста 1 года.
- Для профилактики расчесов ночью ребенку можно на ночь давать травяные успокоительные препараты, а на руки надевать «царапки»;
- Нужно чаще переодевать малыша, не кутать, и поддерживать умеренную температуру. В жаре ребенок потеет, а пот разъедает элементы сыпи, что усиливает зуд.
- при обилии элементов на слизистых и в ротовой полости малышу больно кушать.
Пища должна быть жидкой, питательной и легко усвояемой. Жидкости и витаминов он должен получать вдоволь, так как обильное питье помогает снимать вирусную интоксикацию.
- Поскольку лихорадка является защитной реакцией организма, то «сбивать» температуру с помощью детского Панадола и других противовоспалительных препаратов можно только при цифрах 38,5 и выше.
Детей можно и нужно купать, но только после того, как перестали образовываться свежие пузырьки, а старые подсохли в корочки. Вода не должна быть горячей – ванна комнатной температуры с добавлением пищевой соды поможет снять зуд.
Нельзя пользоваться мочалкой, после ванны нужно не вытираться, а промокаться полотенцем.
 Многие родители читают в Интернете противоречивую информацию: иногда говорится, что купать можно в период подсыпания. На самом деле это запрещено: ведь лежа в ванне, человек делает чистую воду грязной.
Многие родители читают в Интернете противоречивую информацию: иногда говорится, что купать можно в период подсыпания. На самом деле это запрещено: ведь лежа в ванне, человек делает чистую воду грязной.
В нее попадают микробы из естественных складок, промежности. В том случае, если кожа целая, это неопасно. Но если на ней существуют лопнувшие пузырьки, то поверхность под ними представляет эрозию – рану, которая напоминает снятая свежая мозоль, только меньше.
Поэтому любой контакт этой раны (а их десятки) с водой нужно исключить.
Хорошо мыться с мочалкой и мыть голову можно только после того, как отпали последние корочки.
Сколько дней заразна ветрянка?
Нужно хорошо представлять себе все стадии болезни. Главным ориентиром для родителей является не температура и тяжесть общего самочувствия, а сроки окончания подсыпаний.
Бывает, что на 2 – 3 сутки от начала болезни малыш чувствует себя хорошо, а сыпь продолжает подсыпать. Это значит, что он продолжает оставаться заразным, больным, и должен находиться в изоляции.
Как правило, после прекращения подсыпаний отсчитывают 5 дней. К этому времени подсыхают последние пузырьки (содержащие заразную вирусную жидкость). Корочки не опасны, и малыша можно выводить гулять.
В этом состоянии он уже никого не заразит, но после болезни его иммунитет ослаблен и он может заразиться сам.
Когда появляется сыпь при ветрянке?
Сыпь появляется по окончании инкубационного периода, как писали ранее - он может продолжаться от 1-й до 3-х недель. Первые признаки заражения (до высыпаний) будут очень схожи с симптомами обычной простуды - может быть температура, вялость, капризность и т.д.
Когда появятся первые розовые пятнышки, несколько миллиметров величиной, а за ними и очень быстро последуют остальные - будет точно ясно - это ветрянка.
Чем опасна ветрянка? - осложнения
К опасным осложнениям относятся вовсе не пигментные пятна после ветрянки, а более тяжелые состояния:
- Присоединение вторичной инфекции, нагноение элементов сыпи.
- Вирусный герпетический энцефалит.
Как говорилось выше, вирусы имеют тропность к нервной ткани. Поэтому очень важно лечиться, соблюдать постельный режим и внимательно наблюдать за поведением малыша: симптомы энцефалита – расстройства координации движений, дрожь, слабость в конечностях, изменение поведения.
- Острая печеночная энцефалопатия.
Появляется при злоупотреблении аспирином и препаратами, его содержащими, чтобы «сбить» температуру. Появляется тошнота, рвота, заторможенность, угнетение сознания, судороги.
Лечения этого состояния не существует, проводится только поддержание жизненных функций. Летальность довольно высока. Поэтому детям нельзя давать аспирин, а только парацетамол.
Профилактика ветрянки у детей
Прививка от ветрянки детям является важной частью календаря прививок. По достижении малышом возраста 12 месяцев и отсутствии медицинского отвода можно начинать вакцинацию. Она дает устойчивую защиту на долгие годы – около 10 лет.

Второй вариант – переболеть ветрянкой малышу в «естественном порядке». Это дает более прочный (пожизненный) иммунитет, а заболевание в детском возрасте протекает гораздо легче.
Одним из самых эффективных и безопасных препаратов является живая вакцина «Варилрикс» производства GlaxoSmithKline Biologicals, Бельгия. Стоимость вакцинации составляет около 5 тысяч рублей.
Но не всегда заболеть ветряной оспой можно в легкой форме и в нужном возрасте. Иногда нужно вакцинировать детей и неболевших взрослых, которые находятся в «группе риска».
Это болеющие онкогематологическими заболеваниями, пациенты после трансплантации органов, получающие цитостатики и иммуносупрессивную терапию. У них высок риск появления осложненных форм заболевания.
Ветряная оспа - код по МКБ 10
В международном классификаторе болезней (МКБ 10) ветряная оспа (ветрянка) находится:
B00-B09 - Вирусные инфекции, характеризующиеся поражениями кожи и слизистых оболочек
- B01 Ветряная оспа (varicella)
- B01.0 Ветряная оспа с менингитом (G02.0*)
- B01.1 Ветряная оспа с энцефалитом (G05.1*)
- B01.2 Ветряная оспа с пневмонией (J17.1*)
- B01.8 Ветряная оспа с другими осложнениями
- B01.9 Ветряная оспа без осложнений






